Подагра: симптомы и признаки, диагностика, рекомендации по питанию, лечение подагры при обострении | Сдать анализы на подагру, какой врач ставит диагноз, мочевая кислота при подагре
Подагра – хроническое воспалительное заболевание суставов с периодическими приступами острой боли. Патология связана с отложением солей мочевой кислоты, которые кристаллизируются в тканях и влияют на поражение суставов при подагре. Болезнь характерна для возрастных пациентов, чаще всего подагрой страдают мужчины. В зону поражения попадают суставы пальцев, локтей, кистей, коленей, ступней.
Факторы риска
Среди пациентов, у которых наблюдается симптоматика заболевания, выделяются носители определенных факторов риска. Это:
- наследственная предрасположенность,
- гипертоническая болезнь,
- сахарный диабет,
- злоупотребление вредными привычками, алкоголем,
- чрезмерное употребление нездоровых продуктов питания, переедание.
В последние десятилетия количество пациентов, страдающих подагрой, возросло. Это связано с неправильным питанием, содержанием в рационе продуктов, богатых пуринами, и отсутствием ограничения вредных привычек. Заболевание часто называют «болезнью образа жизни».
Это связано с неправильным питанием, содержанием в рационе продуктов, богатых пуринами, и отсутствием ограничения вредных привычек. Заболевание часто называют «болезнью образа жизни».
Причины подагры
Основная причина заболевания – высокий уровень мочевой кислоты в крови пациента, который носит постоянный устойчивый характер. Образовавшиеся кристаллы откладываются в суставах, органах и тканях, это приводит к медленному разрушению сустава. Большое количество мочевой кислоты обосновано некорректной работой почек, которые либо не справляются с повышенными объемами, либо просто не в силах полноценно ее выводить.
Симптоматика
Подагра часто поражает суставы ног, как правило, сустав большого пальца. Пораженный сустав краснеет и отекает, в нем появляется острая нарастающая боль. Кроме того, существует ряд сопутствующих симптомов:
- лихорадочные явления,
- озноб,
- общее недомогание.
Если заболевание не лечить, острая фаза отступает через несколько дней, однако через какое-то время все возобновляется.
Диагностика заболевания
Диагноз ставится на основании клинических и лабораторных обследований. В зависимости от выраженности симптоматики, специалист может назначить:
- анализы мочи и крови,
- УЗИ почек,
- рентгенографическое исследование,
- микроскопию синовиальной жидкости,
- КТ области поражения.
При неясной клинической картине назначается сцинтиграфия с пирофосфатом технеция, введение которого и последующее сканирование тканей организма позволяет максимально достоверно определить локализацию воспалительного процесса.
Лечение подагры
Лечение заболевания направлено на предупреждение повторяющихся приступов, препятствие отложению уратов и стимулирование их рассасывания и выведения. Важнейшей частью лечения считается соблюдение специальной диеты, исключающей употребление жирной и жареной пищи. В рационе должны остаться только белое диетическое мясо и рыба, которые готовятся способом варки или тушения. Алкогольные напитки, крепкий чай и кофе полностью исключаются.
Важнейшей частью лечения считается соблюдение специальной диеты, исключающей употребление жирной и жареной пищи. В рационе должны остаться только белое диетическое мясо и рыба, которые готовятся способом варки или тушения. Алкогольные напитки, крепкий чай и кофе полностью исключаются.
Современные препараты позволяют купировать болевой синдром при приступах подагры, при обострении заболевания врач назначает:
- физиолечение,
- ЛФК,
- массажи,
- обезболивающие препараты,
- средства, нормализующие содержание в крови мочевой кислоты.
В особенно запущенных случаях рекомендовано хирургическое лечение – удаление солевых отложений, ограничивающих функциональность суставов.
Важно знать
Поставить правильный диагноз может только профессиональный специалист. Эффективность лечения зависит от того, насколько своевременно проведена диагностика заболевания. Выбор методов лечения и лекарственных препаратов обоснован индивидуальными особенностями пациента и наличием сопутствующих патологий.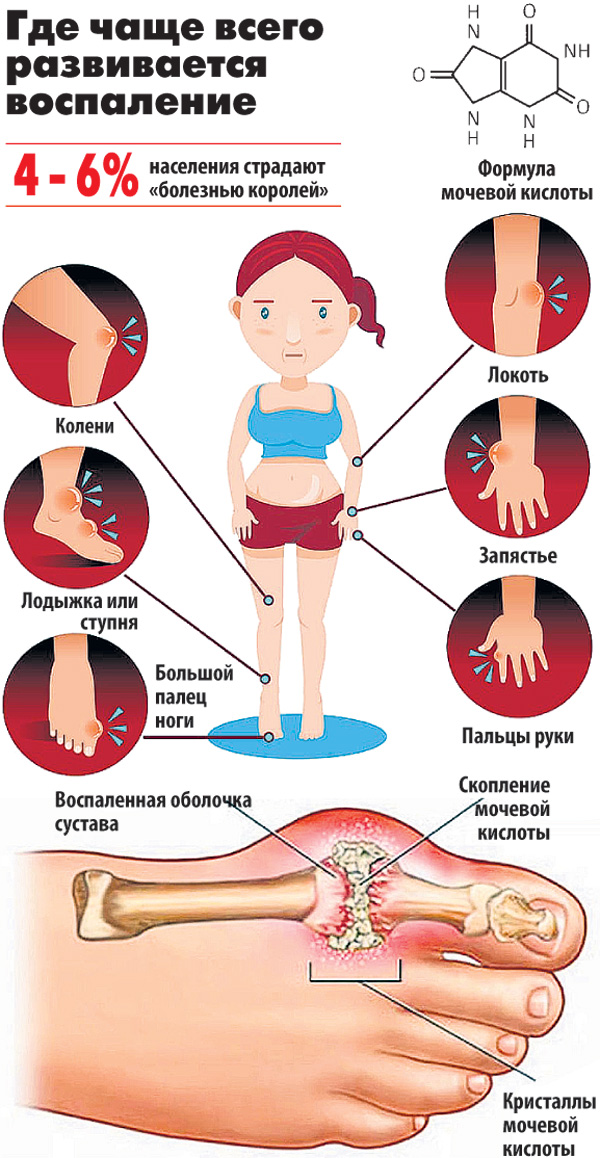
Проконсультироваться со специалистом и записаться на прием вы можете, позвонив в нашу клинику или через форму на сайте.
УЗНАТЬ ЦЕНЫ
Подагра
Подагра – это заболевание суставов, вызванное отложением в них солей мочевой кислоты. У больного случаются приступы интенсивных болей в суставах, суставы при этом припухают, кожа над ними краснеет, чаще всего это большой палец ноги.
Синонимы английские
Gout, Podagra.
Симптомы
Симптомыподагры проявляются внезапно, чаще в ночное время.
- Сильная боль в суставах. Как правило, сначала в больших пальцах ног, но иногда и в ступнях, лодыжках, коленях, руках, запястьях. Наиболее интенсивная боль сохраняется в течение первых 12-24 часов с начала приступа.
- Длительная ноющая боль в суставах. После того, как проходят сильные боли, в суставах остаются некоторые неприятные ощущения – от нескольких дней до нескольких недель. Со временем болевые приступы становятся интенсивнее и продолжаются дольше, так как поражается все большее количество суставов.

- Воспаление и покраснение суставов. Пораженные суставы припухают, краснеют, становятся очень чувствительными.
- Бугорки под кожей (тофусы). При длительном течении подагры под кожей могут образоваться бугорки, наиболее часто в области пальцев кистей и стоп, на локтях, коленях, коже ушных раковин.
Общая информация
Подагра возникает, когда в крови повышается уровень мочевой кислоты. Соли мочевой кислоты начинают оседать в суставах и окружающих их тканях, вызывая воспаление и сильную боль. Концентрация мочевой кислоты в крови может повышаться в результате нарушения ее выведения из организма, а также повышенного образования, что связано с чрезмерным употреблением в пищу пуринов.
Пурины представляют собой вещества, из которых образуется мочевая кислота. Некоторые пищевые продукты содержат пурины и, сооветственно, увеличивают количество мочевой кислоты в организме:
- алкоголь (особенно пиво, вино),
- мед, кофе, крепкий чай, шоколад, какао,
- сыры,
- бульоны (мясные, куриные, рыбные),
- сырокопченые продукты,
- субпродукты из внутренних органов (сердца, почек, печени, мозгов, языка),
- рыбные, мясные консервы,
- бобовые (горошек, фасоль, баклажаны, бобы, орехи, семечки, соя),
- щавель, шпинат,
- цветная капуста,
- грибы, грибные бульоны,
- малина, инжир.

Так как мочевая кислота выводится с мочой через почки, то при заболеваниях почек процесс ее выделения может нарушаться, что предрасполагает к подагре.
У некоторых людей подагра обостряется часто, в то время как у других – лишь несколько раз в год. Предотвратить повтор приступов подагры поможет прием лекарств.
При подагре под кожей на пальцах, руках, ногах, локтях иногда появляются узелки (тофусы), состоящие из отложений солей мочевой кислоты. Обычно они не вызывает боли, однако во время приступов подагры становятся очень чувствительными и опухают.
Кристаллы солей мочевой кислоты могут откладываться в мочевыводящих путях больных подагрой, образуя камни. В таких случаях лекарства помогают снизить риск образования камней в почках.
Кто в группе риска?
В группу риска входят люди с высоким содержанием в организме мочевой кислоты.
Уровень мочевой кислоты повышают:
- регулярное употребление алкоголя (особенно пива),
- хронические заболевания (диабет, гиперлипидемия, атеросклероз),
- повышенное кровяное давление,
- прием некоторых лекарств, например используемых для лечения артериальной гипертензии, сердечной недостаточности или предписанных после трансплантации органов,
- наследственная предрасположенность,
- возраст и пол – подагра чаще встречается у мужчин, так как их нормальный уровень мочевой кислоты выше, чем у женщин (однако после наступления климакса уровень мочевой кислоты у женщин повышается; как у женщин, так и у мужчин подагра чаще всего развивается в возрасте 40-50 лет.

Диагностика
Диагноз «подага» чаще всего ставится с учетом характерных симптомов и истории развития заболевания.
Лабораторная диагностика
- Мочевая кислота в сыворотке. Повышенный уровень мочевой кислоты – аргумент в пользу диагноза «подагра». Тем не менее не все люди, у которых повышен уровень мочевой кислотой, страдают от подагры. В то же время у небольшого числа пациентов с выраженными проявлениями этого заболевания уровень мочевой кислоты в крови может быть в пределах нормы.
- В острый период заболевания уровень мочевой кислоты в сыворотке не столь важен, так как мочевая кислота выходит в ткани и ее концентрация в крови может снижаться.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ) (ОАК). Во время острого приступа подагры уровень лейкоцитов может умеренно повышаться, а скорость оседания эритроцитов (СОЭ) – значительно увеличиваться.
Другие исследования
- Исследование синовиальной (суставной) жидкости.
 Обнаружение в ней кристаллов мочевой кислоты является специфичным для подагры.
Обнаружение в ней кристаллов мочевой кислоты является специфичным для подагры. - Рентген суставов и костей при подагре имеет вспомогательное значение. На поздних стадиях заболевания на рентгенограммах костей могут быть видны крупные бугорки – признаки отложения в них солей мочевой кислоты.
Лечение
Лечение подагры, как правило, заключается в приеме лекарств.
В зависимости от особенностей организма пациента врач определяет наиболее подходящие ему лекарства. Существуют препараты для лечения острых приступов, для предотвращения повторных приступов, для снижения риска осложнений при подагре.
Помимо приема лекарств, облегчить приступ подагры можно с помощью:
- употребления большого количества воды во время приступа (2-4 литра в день),
- полного покоя (при этом рекомендуется разместить пораженную конечность повыше, например, под ступню подкладывают подушку),
- диеты, преимущественно состоящей из жидкой пищи (молока, молочных супов, молочнокислых продуктов, киселя, компота, овощных и фруктовых соков, жидких каш).

Обязателен во время приступа отказ от алкоголя и от продуктов, повышающих уровень мочевой кислоты в крови.
Профилактика
- Употребление достаточного количества жидкости (2-4 литра в день).
- Отказ от алкоголя. Алкогольные напитки, особенно пиво, способствуют повышению уровня мочевой кислоты в крови.
- Здоровое питание. Необходимо употреблять больше фруктов, овощей, цельных злаков, нежирных или маложирных молочных продуктов. Следует ограничить употребление мяса, птицы, рыбы.
- Поддержание нормального веса. При лишнем весе рекомендуется постепенное, плавное его снижение с помощью физических упражнений и здорового питания.
Рекомендуемые анализы
Анализ крови на Мочевую кислоту в лаборатории KDL
Мочевая кислота — конечный продукт распада азотсодержащих соединений, называемых пуриновыми основаниями, или пуринами. Эти вещества являются одним из основных компонентов нуклеиновых кислот и входят в состав всех клеток организма. В процессе естественной гибели старых и поврежденных клеток, а также при употреблении определенных продуктов (красное мясо, субпродукты, колбасы и комчености, бобовые, пиво) пурины поступают в печень, где преобразуются в мочевую кислоту, которая высвобождаются в кровь и выводится из организма с мочой.
Эти вещества являются одним из основных компонентов нуклеиновых кислот и входят в состав всех клеток организма. В процессе естественной гибели старых и поврежденных клеток, а также при употреблении определенных продуктов (красное мясо, субпродукты, колбасы и комчености, бобовые, пиво) пурины поступают в печень, где преобразуются в мочевую кислоту, которая высвобождаются в кровь и выводится из организма с мочой.
Повышенный уровень мочевой кислоты в крови (гиперурикемия) может вызвать подагру – заболевание, связанное с нарушением обмена пуриновых оснований. При подагре происходит отложение кристаллов мочевой кислоты в суставах, что сопровождается приступами боли и снижением подвижности вплоть до полной невозможности функционирования сустава. Избыток солей мочевой кислоты может также осаждаться в почках, что приводит к камнеобразованию.
Гиперурикемия может возникать при злоупотреблении богатой пуринами пищей и напитками, при массовой гибели клеток (например, при лечении онкологических заболеваний), при выраженном метаболическом синдроме или под влиянием наследственных факторов. При патологии почек возможна задержка выведения мочевой кислоты из организма.
При патологии почек возможна задержка выведения мочевой кислоты из организма.
В каких случаях обычно назначают исследование?
Анализ крови на содержание мочевой кислоты назначается при признаках артрита, в диагностике подагры, а также при следующих состояниях:
- Для контроля уровня мочевой кислоты у людей, проходящих химиотерапию или лучевую терапию при лечении опухолей;
- Для выявления причин образования и рецидивов камней в почках;
- Для мониторинга эффективности лечения подагры.
Что означают результаты теста?
Гиперурикемия развивается в тех случаях, когда образуется избыточное количество мочевой кислоты или почки не справляются с ее выведением. Для определения причин такого состояния необходимы дополнительные исследования.
Пациентам с диагностированной подагрой или наличием уратных (состоящих из мочевой кислоты) камней в почках следует избегать продуктов с высоким содержанием пуринов и алкоголя. Также повышение уровня мочевой кислоты может быть вызвано стрессом, диетами, интенсивными физическими упражнениями и быстрой потерей веса. У некоторых пациентов гиперурикемия может долгое время протекать бессимптомно и выявляться только при сдаче анализа.
У некоторых пациентов гиперурикемия может долгое время протекать бессимптомно и выявляться только при сдаче анализа.
Сроки выполнения теста.
Обычно результат можно получить уже на следующий день.
Как подготовиться к анализу?
Следует придерживаться общих правил подготовки к взятию крови из вены. С подробной информацией можно ознакомиться в соответствующем разделе статьи.
Диета при повышенном содержании мочевой кислоты
Нефролитиаз, или почечнокаменная болезнь, — это распространенное урологическое заболевание, при котором происходит образование камней в почках. Причины нефролитиаза до конца не выяснены. Основное значение в развитии заболевания придают изменению коллоидно-минерального равновесия мочи, её рН, концентрации, состава.
Образование в мочевыводящих путях мочекислых камней (уратов) происходит при сочетании повышенного содержания мочевой кислоты в крови с постоянной кислой реакцией мочи в мочевыводящих путях. В основе заболевания лежит, прежде всего, нарушение пуринового обмена. Из-за такого нарушения в организме возникает избыток конечного продукта обмена пуринов — мочевой кислоты. Поступление пуринов с пищей активно способствует развитию недуга. Именно поэтому очень важно соблюдать диетические рекомендации врача. При лечении, в первую очередь, врач рекомендует исключить из рациона все продукты, богатые пуриновой и мочевой кислотами — в основном, мясные и рыбные. Диета при уратном уролитиазе близка к диете при подагре, но в смягченном варианте.
Из-за такого нарушения в организме возникает избыток конечного продукта обмена пуринов — мочевой кислоты. Поступление пуринов с пищей активно способствует развитию недуга. Именно поэтому очень важно соблюдать диетические рекомендации врача. При лечении, в первую очередь, врач рекомендует исключить из рациона все продукты, богатые пуриновой и мочевой кислотами — в основном, мясные и рыбные. Диета при уратном уролитиазе близка к диете при подагре, но в смягченном варианте.
Если возникает нарушение обмена не только мочевой, но и щавелевой кислоты, происходит образование камней смешанного типа — уратно-оксалатных. В этом случае также необходимо исключить из рациона продукты питания с высоким содержанием щавелевой кислоты и ограничить продукты, содержащие аскорбиновую кислоту.
Следует помнить, что наиболее оптимальную диету, как и медикаментозное лечение, может посоветовать только специалист, так как необходимо учитывать тип и химический состав камней в почках.
Рекомендации к питанию при уратных камнях в почках
Рекомендуется диета с исключением крепких мясных бульонов, копченостей с ограничением мяса, сыра, меда, алкогольных напитков. Допускаются следующие продукты:
Допускаются следующие продукты:
- Отварное нежирное мясо, рыба, птица, не чаще 3 раз в неделю. После отваривания мясо и рыбу можно использовать для приготовления различных блюд (тушить, запекать).
- Молочные продукты: молоко, кисломолочные напитки, творог, сметана, сыр.
- Яйца: не более одного яйца в день в любой обработке.
- Жиры: сливочное, коровье, топленое и растительные масла.
- Крупы в виде любых блюд, в умеренном количестве.
- Хлеб и мучные изделия: пшеничный и ржаной, из муки второго сорта, можно включать отруби.
- Овощи в достаточном количестве в любой обработке.
- Супы вегетарианские (борщ, щи, супы овощные, картофельные, молочные, фруктовые, с добавлением круп, окрошка, свекольник).
- Холодные закуски: салаты из свежих и квашеных овощей, фруктов, винегрет, икра овощная, кабачковая, баклажанная.
- Плоды, сладкие блюда, фрукты и ягоды в любой обработке, сухофрукты, молочные кисели и кремы, мармелад, варенье.
- Соусы: овощные, сметанные, молочные.
- Пряности: лимонная кислота, ванилин, корица.
- Напитки: чай, некрепкий кофе с молоком, морсы, соки, отвары шиповника и пшеничных отрубей, компоты из сухофруктов.
Рекомендации к питанию при уратно-оксалатных камнях в почках
Необходимо избегать продуктов, вызывающих повышенное выделение оксалатов с мочой (какао, шоколад, шпинат, бобовые), ограничить потребление жиров, сахара, картофеля, помидоров.
Показаны щелочные воды курортов Трускавец, Железноводск.
Допускаются следующие продукты:
- Мясо, птица, рыба в умеренном количестве, лучше — в отварном виде, в т. ч. вареные колбасы (молочные, диетические), сосиски, яйца в любой обработке, салаты из отварного мяса и рыбы.
- Молоко, кефир, творог, сметана (за исключением ситуаций с повышением уровня кальция в моче, при высоком рН мочи, при обострении пиелонефрита).
- Жиры: сливочные и растительные масла, несоленое свиное сало.
- Крупы: гречневая, овсяная, перловая, пшенная; макаронные изделия; супы из них.
- Хлеб: пшеничный, ржаной, изделия из муки, особенно грубого помола с включением пшеничных отрубей.
- Овощи и фрукты: огурцы, капуста, горох, баклажаны, репа, тыква, чечевица, абрикосы, бананы.
- Супы, соусы.
- Холодные закуски из овощей, кабачковая и баклажанная икра.
- Компоты, кисели, муссы.
- Чай, некрепкий кофе с молоком, отвары из сухофруктов, шиповника, пшеничных отрубей, морсы, квас.
Помимо изменения режима питания необходимо увеличить количество потребляемой жидкости до 2,5—3 литров в день и принимать витамины группы В и магний.
Запрещаются даже однократные обильные приемы богатой пуринами мясной и рыбной пищи и алкогольных напитков.
Значение повышенного уровня мочевой кислоты в развитии и профилактике хронических неинфекционных заболеваний
Введение
Мочевая кислота (МК) — это конечный продукт пуринового обмена, являющийся основной составляющей клеточных запасов энергии, таких как АТФ, а также компонентом ДНК и РНК. В организме МК под воздействием фермента печени уриказы, который контролируется геном, способна подвергаться расщеплению до аллантоина — растворимого метаболита, который проще вывести из организма, что способствует снижению уровня МК в плазме крови. Однако в организме человека ген, который отвечает за выработку уриказы, нефункционален, что приводит к более высоким и подверженным колебаниям уровням МК в плазме крови человека в отличие от метаболизма МК в организме животных. Важнейшее последствие неактивного гена уриказы — повышение концентрации МК в крови людей по сравнению с животными, у которых не отмечается повышения уровня МК. В этой связи B. De Becker и соавт. [1] в 2018 г. в своем обзоре приводят данные о том, что мутация гена с потерей функции уриказы обеспечивает человеку некоторые эволюционные преимущества за счет антиоксидантных свойств МК. МК выводится главным образом почками (85%) и тонкой кишкой с помощью различных переносчиков: из почек в основном мочекислым или уратным переносчиком 1 (URAT1), а из тонкой кишки — переносчиком глюкозы типа 9 (GLUT9). Снижение выделения МК авторы объясняют нарушением функции почек и гиперинсулинемией. Диапазон нормальных значений МК в крови человека составляет от 1,5 до 6,0 мг/дл у женщин и от 2,5 до 7,0 мг/дл у мужчин. При превышении этого уровня происходит формирование кристаллов МК в виде моноурата натрия.
Подагра
Формирование кристаллов моноурата натрия является основным звеном в патогенезе развития такого хронического неинфекционного заболевания, как подагра. Вследствие нарушения обмена МК, кристаллы могут откладываться в тканях, где нет активного кровотока: в суставах, сухожилиях, в которых возникает воспаление, ведущее к острой форме заболевания, при которой значения МК стабильном повышены и достигают концентрации более 60 мг/дл. Увеличению концентрации МК могут способствовать систематическое переедание, пристрастие к жирной мясной пище, богатой пуринами, тучность, недостаток физических нагрузок и наследственная предрасположенность, а основные причины повышения уровня МК перечислены в таблице (адаптирована по De Becker и соавт., 2018) и отражены все причины увеличения МК в сыворотке крови, которые, по мнению авторов и в соответствии с самыми современными представлениями, считаются самыми главными причинами повышения МК. Как видно из таблицы, для профилактики повышения уровня МК необходимо сократить или совсем отказаться от алкогольных напитков, поскольку одной из основных причин гиперурекии является потребление алкоголя. Следующие профилактические рекомендации направлены на изменение рациона питания, включающее ограничение потребления фруктозы, морепродуктов и жирного мяса, которые позволят контролировать уровень МК. Далее следует ограничение калорийности суточного рациона питания для предупреждения развития ожирения и, как следствие, развития резистентности к инсулину. К профилактическим мероприятиям относится также лечение хронических воспалительных заболеваний почек и тонкого кишечника, так как эти органы участвуют в метаболизме МК, активно выводя МК из организма и препятствуя тем самым развитию гиперурикемии. Однако гиперурикемия при приеме мочегонных препаратов расценивается только как нежелательное побочное действие, и отменять назначенные для лечения тяжелых хронических заболеваний препараты из-за повышения уровня МК нецелесообразно. И, наконец, к сожалению, невозможно изменить или как-то повлиять ни на генетический полиморфизм переносчиков URAT1 и GLUT9, ни на ускоренный клеточный катаболизм с усиленным распадом белка.
Основные причины повышения уровня МК в сыворотке крови (адаптировано по De Becker и соавт., Journal of Hypertension, 2018)Помимо развития подагры повышение МК в крови связывают с заболеваниями сердечно-сосудистой системы. На независимую связь повышенного уровня МК и развития сердечно-сосудистых заболеваний (ССЗ) указывают авторы исследования по изучению МК и маркеров воспаления как факторов, предшествующих многим хроническим неинфекционным заболеваниям [2]. О прямой и независимой связи c развитием ССЗ и смертности от них указывают результаты Фрамингемского исследования, опубликованные еще 20 лет назад [3].
Влияние повышенного уровня мочевой кислоты на развитие сердечно-сосудистых заболеваний
В течение длительного времени, как указано выше, известна взаимосвязь сывороточной концентрации МК и ССЗ, однако до настоящего времени остается неизвестным, является ли концентрация МК просто маркером риска или причинным фактором развития ССЗ, а также влияет ли лечение, направленное на снижение уровня МК, на выживаемость пациентов с такими заболеваниями. Уровень МК тесно взаимосвязан с такими состояниями, как артериальная гипертензия (АГ), дислипидемия, ожирение, нарушение обмена глюкозы, которые часто сопутствуют ССЗ или являются причиной развития и ухудшают течение этих заболеваний [2].
Исследователи предполагают, что повышенный уровень МК у пациентов с ССЗ может представлять собой компенсаторную реакцию, направленную на противодействие оксидантному стрессу [4]. Эта теория подтверждается известными мощными антиоксидантными свойствами МК, судя по результатам доклинических in vitro, так и в экспериментальных исследованиях [5].
Мочевая кислота и ожирение
Результаты нескольких эпидемиологических исследований, которые приводят в своей работе S. Nielsen и соавт. [6], продемонстрировали наличие положительной взаимосвязи между уровнем МК в сыворотке крови и ожирением. Так, в ходе 10-летнего наблюдательного исследования во всех группах участников вне зависимости от пола и этнической принадлежности обнаружили значительное увеличение индекса массы тела (ИМТ) на фоне повышения уровня МК [4, 7]. При этом не только повышение концентрации МК в сыворотке крови было связано с увеличением риска развития ожирения, но имела место и обратная взаимосвязь. K. Tanaka и соавт. [6] в своей работе, опубликованной в 2015 г., описали значимую взаимосвязь ИМТ и МК в сыворотке крови у взрослых близнецов в Японии после коррекции как по генетическим, так и по средовым факторам [8]. В ходе длительного проспективного исследования у 60 пациентов с сахарным диабетом II типа и выраженным ожирением (ИМТ>35 кг/м2) отмечалось значительное снижение концентрации МК в сыворотке крови (p=0,0002 по сравнению с исходным уровнем) после хирургических вмешательств, приводивших к снижению массы тела в среднем на 34,3 кг и отсутствие снижения уровня МК после уменьшения массы тела более чем на 5 кг после нехирургических вмешательств. Следовательно, повышенный уровень МК может способствовать развитию ожирения, а уровень МК при избыточной массе тела или ожирении можно контролировать только при значительном снижении массы тела. В описанной работе снижение МК достигалось при потере веса более чем на 34 кг, а такое эффективное снижение массы тела было возможно только при хирургическом лечении, что в свою очередь является профилактикой не только увеличения уровня МК, но и инсулинорезистентности, сопутствующей ожирению и, в свою очередь, способствующей увеличению уровня МК, как представлено в таблице.
Мочевая кислота и артериальная гипертензия
В рамках Национальной программы проверки здоровья и питания было обнаружено, что концентрация МК в сыворотке крови, превышающая 5,5 мг/дл, связана с увеличением риска развития АГ в 2 раза, а увеличение уровня МК в сыворотке крови на каждые 0,1 мг/дл приводит к увеличению риска развития АГ на 38% у лиц в возрасте от 12 до 17 лет [9]. J. Fang и M. Alderman [9] писали о том, что в когорте пожилых китайцев в возрасте от 90 до 108 лет такой взаимосвязи между концентрацией МК в сыворотке крови и уровнем АД зарегистрировано не было. Сходным образом взаимосвязь между высокой концентрацией МК в сыворотке крови обнаруживалась в возрасте до 40 лет и отсутствовала в возрасте от 40 лет и старше в корейской популяции, в то время как в японской популяции данная взаимосвязь регистрировалась от 40 лет и старше и отсутствовала у участников моложе 40 лет.
Из полученных данных можно сделать вывод о том, что у молодых людей выражена взаимосвязь между риском АГ и уровнем МК, а у очень пожилых представителей азиатской популяции взаимосвязь между уровнем МК и АД не была выявлена. Сходные данные получены в другой азиатской популяции, а именно в корейской, в которой у лиц моложе 40 лет была выявлена значимая связь между уровнем МК и АД, а у лиц старше 40 лет — нет. А в японской популяции, наоборот, у молодых участников не было обнаружена взаимосвязь между уровнем МК и АД, а у лиц старше 40 лет данная взаимосвязь имела место. Однако эти исследования были проведены в различных азиатских популяциях, и существовали дополнительные факторы, повлиявшие на результаты исследований, но тем не менее обнаруженная взаимосвязь была значимой и в той или иной мере зависела от возраста.
Эпидемиологические, клинические и экспериментальные данные указывают на наличие взаимосвязи между повышенным уровнем МК и риском развития АГ. Так, D. Feig и соавт. [4] в обзоре 16 длительных исследований, проведенном в 2008 г., продемонстрировали независимое от других факторов повышение риска развития АГ в течение 5 лет на фоне гиперурикемии. В более поздних исследованиях авторы подтвердили увеличение риска развития АГ в связи с повышенным уровнем МК. Гиперурикемия чаще встречается при первичной, чем при вторичной АГ. У 25—60% обследуемых с нелеченной АГ регистрируется гиперурикемия. У 90% подростков с эссенциальной АГ уровень МК был выше 5,5 мг/дл. В когортном исследовании подростков в возрасте 12—17 лет продемонстрировано наличие прогностической, независимой от других факторов риска, связи уровня МК с развитием АГ в будущем [10].
У пациентов с АГ изменение уровня МК в сыворотке крови позволяет прогнозировать ответ на антигипертензивную терапию. В ходе клинического исследования систолической гипертензии у пожилых людей (SHEP), включавшего 4327 мужчин и женщин в возрасте старше 60 лет с изолированной систолической АГ, пациентов случайным образом распределяли в группы для назначения тиазидоподобного диуретика хлорталидона или плацебо [11]. Повышение уровня МК в сыворотке крови менее 0,06 ммоль/л в группе активного лечения было связано со снижением частоты коронарных событий на 42% по сравнению с пациентами, у которых повышение уровня МК составляло более 0,06 ммоль/л.
Диуретики, часто назначаемые больным АГ и сердечной недостаточностью (СН), способствуют увеличению концентрации МК (см. таблицу). Однако согласно представленным выше данным важное значение имеет то, на сколько возрастает МК при лечении диуретиками, а незначительное увеличение, как доказано в исследовании SHEP (менее чем на 0,06 ммоль/л) даже способствует снижению частоты коронарных событий более чем на 40% у пожилых людей [11].
Мочевая кислота, ишемическая болезнь сердца и смертность
В ходе первого исследования в рамках Национальной программы проверки здоровья и питания (NHANES I), представлявшего собой одномоментное популяционное исследование, включавшее 5926 обследуемых в возрасте 25—74 лет, повышенный уровень МК в сыворотке их крови сопровождался увеличением отношения рисков (ОР), связанных со смертностью от ишемической болезни сердца (ИБС), до 1,77 (95% ДИ 1,08–3,98) у мужчин и до 3,0 (95% ДИ 1,45—6,28) у женщин. После выполнения статистической коррекции по смещающим факторам было выявлено, что повышение уровня МК на каждые 59,48 ммоль/л приводит к увеличению риска смерти в связи с ССЗ и ИБС на 9% и 17% у мужчин и 26 и 30% у женщин соответственно [9].
В ходе исследования AMORIS (Apolipoprotein MOrtality RISk study; Аполипопротеины: исследование риска смертности) оценивалась взаимосвязь между уровнем МК в сыворотке крови и риском несмертельного инфаркта миокарда, инсульта или СН у 417 734 мужчин и женщин, проходивших диспансеризацию, со средним периодом наблюдения 11,8 года (диапазон от 7 до 17 лет) [12]. В ходе нескольких исследований не удалось продемонстрировать значимой взаимосвязи между повышением уровня МК и сердечно-сосудистыми событиями и смертностью. В ходе Фрамингемского исследования, включавшего 6763 участников, было зарегистрировано 617 событий, связанных с ИБС, 429 случаев смерти от ССЗ и 1460 — от любых других причин. У мужчин после коррекции по возрасту повышенный уровень МК не был связан с риском нежелательных событий. У женщин была обнаружена взаимосвязь между уровнем МК и повышением риска смерти от ИБС (p=0,002), ССЗ (p=0,009) или любых причин (p=0,03) [3].
B. De Becker и соавт. [1] в своем обзоре описали два крупных исследования, проведенных в Азии, и обнаружили значимую взаимосвязь между уровнем МК, заболеваемостью и смертностью от ИБС. В одном проспективном когортном исследовании, включившем 41 879 мужчин и 48 514 женщин (старше 35 лет) с периодом наблюдения в среднем 8,2 года, продемонстрировано, что гиперурикемия (уровень МК в сыворотке крови более 7 мг/дл) связана со значительным повышением скорректированного риска смертности от разных причин, ССЗ или инсульта на 16, 39 и 35% соответственно. В другом исследовании, включившем почти в 3 раза больше участников (n=128 569) старше 20 лет со средним периодом наблюдения более 7,33 года, было продемонстрировано повышение риска ИБС у мужчин (ОР=1,25; 95% ДИ 1,11—1,40) и женщин (ОР=1,19; 95% ДИ 1,02—1,38) с гиперурикемией (МК более 7 мг/дл).
Еще одно когортное исследование, включавшее 28 613 пожилых женщин (средний возраст 62,3 года), проведенного в Австрии, с периодом наблюдения 15,2 года, продемонстрировало, что уровень МК является независимым фактором риска смерти от любых ССЗ, включая острые, подострые и хронические формы ИБС, СН и инсульта [13].
В ходе проспективного популяционного исследования, известного как The Tromsо Study с периодом наблюдения более 15,2 года, включавшего 2696 мужчин и 3004 женщин с продолжительностью периода наблюдения 15 лет, о котором также упоминается в обзоре о взаимосвязи МК и ССЗ, была продемонстрирована ассоциация уровня МК в сыворотке крови и смертности от любых причин у мужчин (ОР=1,11; 95% ДИ 1,02—1,20) и у женщин (ОР=1,16; 95% ДИ 1,05—1,29) при повышении уровня МК на величину одного стандартного отклонения (87 мкмоль/л) [14].
В рамках длительного наблюдательного исследования у 127 771 пожилых людей (в возрасте старше 65 лет), проведенного в Тайване [15], выявлена U-образная зависимость между уровнем МК и смертностью от любых причин или ССЗ. Повышение смертности отмечалось при уровне МК более 4 мг/дл (ОР=1,16; 95% ДИ 1,07—1,25) и не менее 8 мг/дл (ОР=1,13; 95% ДИ 1,06—1,21) по сравнению с нормальным уровнем МК (4—5 мг/дл) в течение среднего периода наблюдения продолжительностью 5,8 года. Также отмечалась более высокая смертность от ССЗ при уровне МК менее 4 мг/дл (ОР=1,19; 95% ДИ 1,00—1,40) и не менее 7 мг/дл (ОР=1,17; 95% ДИ 1,04—1,32). Среди обследуемых с низким уровнем МК (менее 4 мг/дл) повышение смертности от любых причин или ССЗ отмечалось только при недостаточном питании.
Кроме того, в обзоре опубликованы результаты проведенного метаанализа, где было проанализировано 12 популяционных исследований с 457 915 участниками, оценивающих взаимосвязь между уровнем МК и ИБС, а также 7 исследований с 237 433 участниками, оценивающих взаимосвязь между уровнем МК и смертностью от ИБС [4]. Общий показатель ОР составил 1,206 (95% ДИ 1,066—1,364; p=0,003) для заболеваемости ИБС и 1,209 (95% ДИ 1,003—1,457; p=0,047) для смертности от ИБС.
В другом метаанализе, проведенном M. Li и соавт. и включившем 29 проспективных когортных исследований с общим числом участников 958 410, гиперурикемия была связана с повышением риска заболеваемости ИБС (ОР=1,13; 95% ДИ 1,05—1,21) и смертности от ИБС (ОР=1,27; 95% ДИ 1,16—1,39) [16]. Увеличение уровня МК на каждый 1 мг/дл приводило к увеличению риска смерти от ИБС на 13% (ОР=1,13; 95% ДИ 1,06—1,20). Анализ «доза—ответ» продемонстрировал увеличение риска смертности от ИБС при повышении уровня МК на каждый 1 мг/дл у женщин (ОР=2,44; 95% ДИ 1,69—3,54) при отсутствии повышения у мужчин (ОР=1,02; 95% ДИ 0,84—1,24). Результаты этого метаанализа указывают, что гиперурикемия может повышать риск событий, связанных с ИБС (особенно смертность от ИБС у женщин).
Кроме того, в недавнем исследовании, выполненном в 2018 г., было показано, что повышенный уровень МК сыворотки крови более чем на 5,6 мг/дл связан с риском смертности от различных причин у пациентов с острым коронарным синдромом (ОКС) после чрескожных коронарных вмешательств (ЧКВ) [17]. На рисунке изображена кривая, обозначающие все случаи смерти (в %) в зависимости от уровня МК в плазме крови [17]. Так, если у пациентов, перенесших ОКС, после ЧКВ уровень МК был ниже 5,6 мг/дл, то смертность от всех причин была самой низкой.
Уровень МК в сыворотке крови и смертность от всех причин у пациентов с ОКС после ЧКВ (адаптировано по Z. Ye. и соавт., 2018).Примечание. Если уровень МК не превышает 5,6 мг/дл, смертность от всех причин самая низкая.
В этом исследовании была изучена и общая смертность, и смертность от любых причин. Время среднего наблюдения составило 246,31±49,16 сут; 168 (7,32%) пациентов умерли за время наблюдения; 53 (9,36%) из этих пациентов были в группе с высоким уровнем МК и 115 (6,65%) — в группе с низким уровнем МК. Разница в показателях смертности от всех причин была статистически значима между группами (р=0,031).
Все авторы описанных выше исследований с данными, собранными в разных частях света и популяционных, и наблюдательных и проведенных метаанализах доказали наличие значимой взаимосвязи между повышенным уровнем МК и заболеваемости и смертности от ИБС. Так что напрашивается вывод о возможном контроле повышенного уровня МК для профилактики развития и смертности от ИБС.
Мочевая кислота и сердечная недостаточность
У пациентов с СН часто отмечается повышенный уровень МК. В ходе Фрамингемского когортного исследования изучали взаимосвязь между уровнем МК и заболеваемостью СН у 4912 участников в течение в среднем 29 лет. Заболеваемость СН у обследуемых коррелирует с показателем МК на уровне максимального квартиля (более 6,3 мг/дл), повышается в 6 раз по сравнению с обследуемыми с МК на уровне наиболее низкого квартиля (менее 3,4 мг/дл) [3]. В рамках исследования здоровья сердечно-сосудистой системы (Cardiovascular health study) среди пожилых пациентов (старше 65 лет) без СН на момент включения в исследование отмечалось повышение риска развития СН на 30% у лиц с гиперурикемией (исходный уровень МК не менее 6 мг/дл у женщин и не менее 7 мг/дл у мужчин) по сравнению с пациентами без гиперурикемии в течение периода наблюдения длительностью 8,1 года (21% против 18%; ОР=1,30; 95% ДИ 1,05—1,60; p=0,015). Взаимосвязь гиперурикемии и заболеваемости СН была значимой только в подгруппах с нормальной функцией почек, а также у лиц без АГ, приема тиазидовых диуретиков или гиперинсулинемии. Повышение уровня МК на 1 мг/дл было связано с увеличением риска заболеваемости ИБС на 12% (ОР=1,12; 95% ДИ 1,03—1,22; p=0,006) [18].
В ходе метаанализа 28 клинических исследований продемонстрировано повышение риска развития ИБС (ОР=1,65; 95% ДИ 1,41—1,94), смертности от всех причин (ОР=2,15; 95% ДИ 1,64—2,83), смертности от ССЗ (ОР=1,45; 95% ДИ 1,18—1,78) и совокупного показателя смертности или заболеваемости ССЗ (ОР=1,39; 95% ДИ 1,18—1,63) на фоне гиперурикемии у пациентов с СН [19].
Авторы исследования [20] обнаружили, что при повышении уровня МК на 1 мг/мл увеличивает риск развития СН на 19% (ОР=1,19; 95% ДИ 1,17—1,21) и риск смертности от всех причин на 4% (ОР=1,04; 95% ДИ 1,02—1,06). В течение 15 лет наблюдения в рамках Британского регионального исследования заболеваний сердца (3440 мужчин в возрасте 60—79 лет без инфаркта миокарда или СН в анамнезе, как получающих, так и не получающих антигипертензивные препараты) было зарегистрировано 260 случаев развития СН. Повышенный уровень МК в сыворотке крови был связан со значительным увеличением риска развития СН у мужчин, получающих антигипертензивную терапию при отсутствии повышения риска у лиц, не получавших препаратов для контроля АД (p=0,003). Среди мужчин, получавших антигипертензивную терапию, уровень МК более 410 мкмоль/л был связан с увеличением риска развития СН более чем в 2 раза по сравнению с пациентами с МК ниже 350 мкмоль/л после коррекции по образу жизни и имеющимся факторам риска (ОР=2,26; 95% ДИ 1,23—4,15).
В приведенных выше исследованиях доказана высоко значимая связь между повышенным уровнем МК и развитием СН независимо от медикаментозного лечения. Более того, в исследовании было подчеркнуто, что даже при незначительном повышении уровня МК на 1 мг/мл увеличивается риск СН на 19% и риск смертности от всех причин на 4% [20].
Мочевая кислота и фибрилляция предсердий
Результаты нескольких исследований указывают на взаимосвязь повышения уровня МК и риска развития фибрилляции предсердий. В ходе исследования риска развития атеросклероза (ARIC) повышение уровня МК на каждый квартиль относительно исходного уровня было связано с увеличением риска фибрилляции предсердий (ОР=1,16; 95% ДИ 1,06—1,26) [21].
В ходе крупного японского исследования [22], включавшего 285 882 последовательно набранных пациентов, продемонстрирована значимая независимая взаимосвязь уровня МК и риска фибрилляции предсердий со скорректированным ОР 1,19 (95% ДИ 1,14—1,24; p<0,0001) у мужчин и 1,44 (95% ДИ 1,34—1,55; р<0,0001) у женщин. В ходе одномоментных исследований [23] среднее значение уровня МК составляла 6,2 мг/дл (диапазон от 5,4 до 6,4мг/дл) у пациентов с фибрилляцией предсердий по сравнению с 5,1 мг/дл (диапазон от 4,9 до 5,7 мг/дл) у пациентов без фибрилляции предсердий. В когортных исследованиях ОР фибрилляции предсердий составил 1,67 (95% ДИ 1,23—2,27) для лиц с высоким уровнем МК (более 7 мг/дл) по сравнению с обследуемыми с низким уровнем МК.
Представленные результаты исследований по взаимосвязи повышенного уровня МК и риска мерцательной аритмии показали, что повышенный уровень МК достоверно увеличивает риска развития мерцательной аритмии. Существует порог уровня МК — более 7 мг/дл, значимо связанный с риском развития мерцательной аритмии.
Патофизиологические механизмы взаимосвязи сердечно-сосудистых заболеваний и мочевой кислоты
Предполагаемые механизмы участия МК в развитии ССЗ можно разделить на три категории. Во-первых, уровень МК тесно коррелирует практически со всеми известными сердечно-сосудистыми факторами риска развития ССЗ, инсулинорезистентностью, метаболическим синдромом, ожирением, часто сопутствующей ожирению неалкогольной жировой болезнью печени и хронической болезнью почек [24]. Во многих случаях существует тесная взаимосвязь МК и этих состояний, что затрудняет оценку индивидуального вклада каждого из факторов в развитие заболевания. В этом отношении повышенный уровень МК может рассматриваться в качестве сердечно-сосудистого фактора риска заболевания или эпифеномена, сопутствующего имеющимся кардиометаболическим факторам риска (маркеры риска развития ССЗ) [2].
Во-вторых, МК является продуктом активности ксантиноксидазы, которая, в свою очередь, представляет собой один из основных источников активных форм кислорода в организме (АФК). Повышенный уровень МК может быть маркером или последствием повышенной активности ксантиноксидазы и повышенного уровня оксидантного стресса. Ксантиноксидаза сама по себе тесно связана с развитием ССЗ, однако эта взаимосвязь не определяется исключительно образованием АФК и усилением оксидантного стресса. Функционирование ксантиноксидазы тесно связано с другим ферментом, образующим большое количество АФК, — NADPH-оксидазой (АФК, образуемые ксантиноксидазой, активируют NADPH-оксидазу и наоборот) [25].
В-третьих, МК сама по себе способна оказывать широкий спектр негативных воздействий на клеточном уровне и может быть напрямую вовлечена в патогенез развития ССЗ [4].
В целом прооксидантное действие, истощение запасов оксида азота (NO), эндотелиальная дисфункция, провоспалительное действие и стимуляция вазоконстрикторных и пролиферативных сосудистых изменений относятся к наиболее широко рассматриваемым механизмам вовлечения МК в патогенез ССЗ. Тем не менее МК действует в качестве антиоксиданта и играет важную физиологическую роль в защите организма от оксидантного стресса [2].
Возрастные различия и взаимосвязь между мочевой кислотой и факторами, способствующими здоровью сердечно-сосудистой системы
Гиперурикемия чаще встречается у мужчин, чем у женщин. Доля мужчин с гиперурикемией (31,9%) сопоставима с долей мужчин с гиперхолестеринемией с повышенным уровнем ЛПНП (36,5%). В то же время гиперурикемия отмечается у 5,3% женщин. Несмотря на небольшое число женщин с гиперурикемией в популяции, эта группа пациентов заслуживает особого внимания, так как результаты нескольких эпидемиологических исследований указывают, что пороговое значение уровня МК в сыворотке крови, при котором отмечается повышение риска ССЗ, у женщин ниже, чем у мужчин (6,2 и 7,5 мг/дл соответственно) [26].
Результаты исследований указывают на наличие возрастных особенностей взаимосвязи МК и сердечно-сосудистых факторов риска. Так, продемонстрировано отсутствие значимой взаимосвязи между уровнем МК и риском развития АГ у лиц в возрасте старше 60 лет. Также обнаружено, что распространенность идеального АД линейно снижается пропорционально уровню МК в более молодом возрасте (от 20 до 59 лет), в то время как у лиц в возрасте 60 лет и старше не обнаруживается тенденций к изменению распространенности идеального АД в зависимости от уровня МК. Точный механизм возрастных различий по взаимосвязи уровня МК и сердечно-сосудистых факторов риска остается неизученным. Возможно, вышеописанные механизмы становятся менее заметными в более пожилом возрасте на фоне характерных для старения изменений, включающих активацию воспаления и ренин-ангиотензин-альдостероновой системы почек. Другой возможный механизм уменьшения влияния уровня МК может быть связан с тем, что уплотнение аорты является ведущей причиной повышения АД в пожилом возрасте [26, 27].
Современные представления о роли диеты для снижения уровня мочевой кислоты в профилактике гиперурикемии
Считается, что питание является одним из основных факторов, оказывающих влияние на уровень МК в плазме крови. Так, известны пятнадцать различных пищевых продуктов, которые могут оказывать влияние на уровень МК в сыворотке крови. К ним относятся пиво, вино, другие алкогольные напитки, газированные напитки, обезжиренное молоко и мясо (говядина, свинина или баранина), которые способствуют повышению МК; а также продукты, которые способствуют снижению МК, к ним относят сыр, все фрукты, кроме цитрусовых, мясо птицы, картофель, черный хлеб, арахис, маргарин, зерновые злаки в термически необработанном виде и яйца. Однако следует отметить, что каждый из указанных продуктов может объяснять менее 1% вариабельности уровня МК в сыворотке крови. В настоящее время большое внимание уделяется наследственным факторам, на долю которых отводят до 8% вариабельности уровня МК в сыворотке крови [28].
Заключение
Мочевая кислота — конечный продукт метаболизма эндогенных и поступающих с пищей пуриновых соединений у человека, образующийся из ксантина под действием ксантиноксидазы. Существуют многочисленные данные о взаимосвязи гиперурикемии с заболеваемостью и смертностью вследствие ССЗ. В то время как в части исследований уровень МК в сыворотке крови рассматривается в качестве маркера определенных патофизиологических процессов, другие авторы предполагают наличие причинно-следственной связи между уровнем МК в сыворотке крови и ССЗ, рассматривают гиперурикемию в качестве кардиометаболического нарушения. Требуются дальнейшие исследования с целью определения взаимосвязи уровня МК и ССЗ для мощной доказательной базы. Возможно, при проведении диспансеризации и профилактического консультирования врачам следует обращать внимание на повышенный уровень мочевой кислоты и рекомендовать пациентам диспансерное наблюдение из-за повышенного риска развития не только ССЗ, но и других неинфекционных хронических заболеваний.
Авторы заявляют об отсутствии конфликта интересов.
Медики назвали первые симптомы подагры – болезни Юлии Началовой
Чем опасна подагра, ставшая одной из причин трагической смерти певицы Юлии Началовой, каковы ее основные симптомы и как снизить частоту приступов, рассказали специалисты американской клиники Мэйо.
16 марта скончалась российская певица Юлия Началова. Одной из причин ее тяжелого состояния, которое привело к смерти, была подагра — с ней певица боролась последние восемь лет.
В основе возникновения подагры лежит накопление мочевой кислоты и уменьшение ее выведения почками, что приводит к повышению концентрации последней в крови. Кристаллы уратов в форме мочевой кислоты откладываются в различных тканях организма.
Клинически подагра проявляется рецидивирующим острым артритом и образованием подагрических узлов — тофусов.
Поражение почек также является одним из основных клинических проявлений подагры наряду с артритом.
Специалисты американской клиники Мэйо рассказали, на какие симптомы следует обратить внимание, чтобы вовремя диагностировать заболевание, и какие меры стоит принять, чтобы избежать рецидивов и осложнений.
Сильная боль в суставах — основной симптом подагры. Чаще всего она поражает сустав большого пальца ноги, реже — лодыжки, колени, локти, запястья. Боль наиболее выражена первые 4-12 часов. Но после того, как она стихает, дискомфорт в суставах может длиться неделями. По мере развития болезни приступы длятся дольше и затрагивают больше суставов.
Пораженные суставы краснеют и опухают, их движения ограничены. При отсутствии лечения симптомы со временем будут лишь ухудшаться. Специалисты клиники настоятельно рекомендуют при боли в суставах, их опухании и покраснении как можно скорее обратиться к врачу.
Среди факторов риска развития подагры — богатый мясом и морепродуктами рацион и употребление напитков с фруктозой: все это способствует повышению уровня мочевой кислоты. Также подагру провоцирует избыток алкоголя, особенно, пива.
В зоне риска находятся люди с ожирением — у них организм вырабатывает больше мочевой кислоты, а почки хуже ее выводят.
Подагру могут спровоцировать некоторые заболевания — диабет, болезни сердца и почек, метаболический синдром. Также ее развитию может способствовать ряд лекарств — тиазидные диуретики (используются при гипертонии), низкие дозы аспирина: все это способствует повышению уровня мочевой кислоты. На риск влияют и препараты, препятствующие отторжению органов при трансплантации. В принципе, любая операция или травма повышает риск развития подагры.
Также риск повышен у людей с семейной историей подагры. Болезнь чаще возникает у мужчин, так как у них в целом выше уровень мочевой кислоты, но после менопаузы он поднимается и у женщин. У мужчин подагра развивается в более раннем возрасте — 30-50 лет, — у женщин же — в основном после менопаузы.
У некоторых людей проявления подагры могут быть единичными, другие же сталкиваются с ними по нескольку раз в год. При отсутствии лечения суставы постепенно разрушаются. Кроме того, без лечения подагра может привести к образованию подагрических тофусов — отложению кристаллов мочевой кислоты в мягких тканях. Сами по себе они безболезненны, но при приступах их содержимое может разжижаться и выходить через свищи. Также тофусы могут вызвать воспаление в околосуставных сумках и сухожилиях. Опасна нелеченная подагра и повышенным риском образования почечных камней.
Тем, кому не посчастливилось получить такой диагноз, врачи советуют в периоды ремиссии пить больше жидкости, ограничивая себя в напитках, содержащих фруктозу. Также следует снизить употребление алкоголя, а лучше полностью от него отказаться. Белок лучше получать из нежирных молочных продуктов, а потребление мяса, рыбы и птицы придется ограничить. Стоит поддерживать здоровый вес, однако резкого похудения лучше избегать — оно может временно повысить уровень мочевой кислоты в организме.
Подагрой страдал один из самых могущественных королей — Карл V.
Это установили исследователи из университета Барселоны, проанализировав мумифицированный королевский мизинец. Анализ ткани показал наличие иглообразных кристаллов — отложений мочевой кислоты.
Карл V, по всей видимости, отличался прекрасным аппетитом, особенную слабость питал к мясным блюдам и выпил за свою жизнь огромное количество пива и вина. Умер он, как считается, от малярии. Но до этого подагра измучила его настолько, что король отказался от своих далеко идущих планов и короны. В частности, приступ подагры заставил императора отказаться от попыток вернуть Франции город Мец, где позже королевская армия потерпела поражение.
Лекарственная терапия для лечения повышенного уровня мочевой кислоты у лиц с высоким кровяным давлением
Актуальность
Мочевая кислота является естественным конечным продуктом распада тканей организма и пищи человека, преимущественно белка. Мочевая кислота обычно выводится из крови почками и элиминируется из организма с мочой. Однако, если слишком много мочевой кислоты или почки не могут удалить её из крови как обычно, уровень мочевой кислоты в крови повышается (гиперурикемия). Связь между гиперурикемией и высоким артериальным давлением (ведущая проблема здоровья во всем мире) была признана ещё в 19 веке. В настоящее время существует множество доказательств важности этой связи. Цель настоящего обзора — оценить, может ли снижение уровня мочевой кислоты в крови также снизить артериальное давление. Такой подход может представлять собой новую цель и/или вариант лечения лиц с гипертензией.
Характеристика исследований
В этом обновлении предыдущего обзора мы рассмотрели абстракты из 349 ссылок и отобрали 21 для оценки. Для включения в обзор подходили только три исследования, два из которых не были указаны в предыдущем обзоре по этой теме. Исследования, включённые в настоящий обзор, были из США; в них оценили подростков и взрослых. Целью этих исследований было сравнение лекарственной терапии, применяемой для снижения уровня мочевой кислоты, с плацебо у лиц с диагностированным высоким артериальным давлением.
О чем говорят исследования
Мы обнаружили, что лекарственная терапия для снижения уровня мочевой кислоты не приводила к значительному снижению кровяного давления по сравнению с плацебо у лиц с высоким уровнем мочевой кислоты в крови и с высоким кровяным давлением. Лекарственная терапия превосходила плацебо в снижении уровня мочевой кислоты в крови. Число выбываний пациентов из исследований из-за побочных эффектов не увеличилось при лекарственной терапии; однако в одном исследовании один пациент выбыл из исследования из-за тяжёлой кожной реакции.
Таким образом, нет достаточных доказательств того, что использование лекарств, снижающих уровень мочевой кислоты в крови, также снижает кровяное давление у лиц с гипертензией. Необходимы дополнительные исследования по этому вопросу. Поскольку только три исследования были подходящими для включения в обзор, мы не можем быть уверены, что будущие исследования не изменят эти выводы.
Качество доказательств
В целом, имелись доказательства низкого качества, на основании которых не смогли установить, что лекарственная терапия высокого уровня мочевой кислоты в крови приводит к снижению кровяного давления. Исследования, включенные в настоящий обзор, представили результаты, различающиеся между исследованиями, в отношении этого исхода. Кроме того, мы обнаружили доказательства высокого качества того, что лекарственная терапия, направленная на снижение уровня мочевой кислоты, действительно снижает уровень мочевой кислоты. Наконец, были доказательства очень низкого качества, на основании которых не удалось установить, увеличивает ли лекарственная терапия число выбываний из исследований из-за побочных эффектов. Основными причинами этого были проблемы с дизайном исследований, недостаток данных и отсутствие единообразия результатов разных исследований.
Диагностика и лечение подагры
US Pharm. 2009; 34 (5): 40-47.В клинической литературе недавно сообщалось, что подагра является наиболее распространенным воспалительным артритом в Соединенных Штатах, которым страдают от 3 до 5 миллионов человек. 1,2 По всей видимости, заболеваемость и распространенность подагры во всем мире растут. 3 Подагра, пожалуй, самый старый из известных типов артрита; он был красочно изображен в искусстве и литературе вместе с комментариями о моральных качествах больного подагрой ( РИСУНОК 1 ).В литературных источниках упоминается связь подагры с обильной пищей и чрезмерным употреблением алкоголя — таким образом, это описание называется «болезнью королей».
Подагра — это болезнь, вызванная отложениями кристаллов моногидрата урата натрия, с очень богатой историей, отражающей эволюцию самой медицины. 4,5 Это было одно из первых заболеваний, признанных клиническими. Поскольку подагра была известна на протяжении многих веков, ее диагностика и лечение обычно не вызывали особого интереса; таким образом, лечение подагры является сложной задачей для клинициста, лечащего пациента с этим заболеванием. 6
В недавней медицинской литературе признается, что большинство пациентов с подагрой обращаются к терапевту для лечения заболевания, но при этом возникают проблемы с диагностикой и лечением подагры. 7 Кроме того, Weaver et al. Заявили, что появление на рынке новых исследуемых агентов побудило ревматологов задуматься о том, как они могут поделиться текущей информацией для улучшения лечения подагры. 7 Именно эта концепция обмена текущей информацией о лечении подагры является основным стимулом для подготовки этого обзора.Мы надеемся, что фармацевты будут наделены этими знаниями, чтобы помочь врачу, выписывающему рецепты, максимизировать результаты лечения подагры для пациентов. Во-первых, в качестве основы будут обсуждены новые взгляды на патогенез гиперурикемии и подагры. Во-вторых, будут проанализированы факторы риска, типичное проявление симптомов и ключевые диагностические параметры, чтобы фармацевт мог оценить болезнь. Наконец, будут предложены немедикаментозные методы лечения и как существующие, так и новые исследовательские терапевтические средства, чтобы фармацевт мог способствовать более строгому соблюдению пациентом режима лечения посредством консультирования по лечению.
Патогенез
Биологически значимая гиперурикемия возникает, когда уровень уратов в сыворотке превышает растворимость (~ 6,8 мг / дл). Гиперурикемия — распространенное нарушение сыворотки крови, которое не всегда прогрессирует до подагры. Люди вырабатывают от 250 до 750 мг мочевой кислоты в день. Мочевая кислота поступает из пищевых пуринов и распада умирающих тканей. Точная причина подагры еще не известна, хотя она может быть связана с генетическим дефектом пуринового обмена.Мочевая кислота, наиболее нерастворимое из пуриновых веществ, представляет собой триоксипурин, содержащий три кислородные группы. Патогенез подагры начинается с кристаллизации уратов в суставе, сумке или оболочке сухожилия, что приводит к воспалению в результате фагоцитоза кристаллов мононатриевой соли урата; заболевание обычно связано с повышенной концентрацией мочевой кислоты в крови. 2,8 В частности, мочевая кислота является продуктом распада пуринов аденина, гуанина, гипоксантина и ксантина.Аденин и гуанин присутствуют как в ДНК, так и в РНК. Гипоксантин и ксантин не включаются в нуклеиновые кислоты по мере их синтеза, но они являются важными промежуточными продуктами в синтезе и разложении пуриновых нуклеотидов. И недиссоциированная мочевая кислота, и мононатриевая соль, которая является первичной формой, обнаруживаемой в крови, плохо растворимы.
Количество уратов в организме зависит от баланса между потреблением с пищей, синтезом и выведением. 9 У людей с первичной подагрой дефекты пуринового обмена приводят к гиперурикемии или высокому уровню мочевой кислоты в крови.Это может быть вызвано повышенным производством мочевой кислоты, аномальным удерживанием мочевой кислоты или и тем, и другим. Ураты в крови могут накапливаться либо из-за перепроизводства, либо из-за недостаточной экскреции мочевой кислоты. Гиперурикемия возникает из-за перепроизводства уратов, обнаруживаемого у 10% пациентов с подагрой, и из-за недостаточной экскреции уратов, обнаруживаемой у остальных 90%. 9 Большинство пациентов с эндогенной гиперпродукцией уратов имеют состояние в результате спасенных пуринов, возникающих в результате увеличения клеточного обмена при пролиферации и воспалительных заболеваний, фармакологического вмешательства, приводящего к увеличению продукции уратов, и гипоксии тканей. 9
Почечный механизм обработки уратов — это клубочковая фильтрация с последующей частичной канальцевой реабсорбцией. 10 Конечная фракционная экскреция мочевой кислоты составляет около 20% от того, что было первоначально отфильтровано. Уровни мочевой кислоты независимо друг от друга позволяют прогнозировать почечную недостаточность у пациентов с уже существующим заболеванием почек. Гиперурикемия вызывает интерстициальные и клубочковые изменения, которые не зависят от наличия кристаллов, и эти изменения очень похожи на то, как гипертонические изменения будут выглядеть хронически.Кроме того, сывороточная гиперурикемия эпидемиологически связана с гипертонией и, по-видимому, является независимым фактором развития гипертонии. Наконец, гиперурикемия определяется как уровень мочевой кислоты в сыворотке выше 6,8 мг / дл. Уровень мочевой кислоты в сыворотке может быть в норме, особенно во время приступа подагры. Целевой целью лечения мочевой кислоты является достижение уровня менее 6,0 мг / дл.
Факторы риска подагры
В ряде ссылок Choi et al. Идентифицированы, объяснены и рассмотрены факторы риска развития подагры. 11-13 Немодифицируемые факторы риска включают принадлежность к мужчине или женщине в постменопаузе, генетические факторы, терминальную стадию почечной недостаточности и, как следствие, трансплантацию основных органов. Его распространенность увеличивается с возрастом, с 1,8 / 1000 у людей в возрасте до 45 лет до 30,8 / 1000 у лиц старше 65 лет. 8 Повышенные уровни уратов в сыворотке также связаны с повышенным риском. 8 Гипертензия является определенным фактором риска, поскольку у значительного процента пациентов с гиперурикемией разовьется артериальная гипертензия.Гиперурикемия и подагра связаны с другими болезненными состояниями, включая метаболический синдром, сердечные заболевания, инсульт и заболевание почек. 8 Риск подагры коррелирует с туловищным ожирением, что измеряется индексом массы тела и соотношением талии к бедрам. 8,11
Факторы риска, которых можно избежать, включают диету и лекарства. Пищевые продукты, которые были причастны к возникновению подагры, — это мясо красных органов, морепродукты и продукты, содержащие кукурузный сироп с высоким содержанием фруктозы. Фруктоза признана причиной гиперурикемии. 8,14-16 Choi et al провели небольшое проспективное исследование, в котором изучали способность диет с высоким содержанием фруктозы вызывать более высокие уровни уратов в сыворотке по сравнению с диетами с высоким содержанием глюкозы или низким содержанием карбонатов. 16 Большое количество алкоголя, особенно пива, также является фактором риска. Присутствие гуанозина в пиве считается причиной приступов подагры.
Некоторые препараты, применяемые для лечения подагры, особенно тиазидные диуретики и циклоспорин, назначаемые пациентам после трансплантации, могут вызывать приступы подагры.Несмотря на кардиопротекцию, обеспечиваемую низкими дозами аспирина 81 мг, это лекарство может быть связано с преципитацией подагры. 8,17 Обычно сообщалось, что использование циклоспорина вызывает быстро развивающийся тип подагры, во многих случаях быстро восходящий и полиартикулярный. Рубенофф подтверждает, что эти факторы риска увеличиваются, сообщая, что заболеваемость и распространенность подагры увеличились вдвое с 1970 по 1990 год. 18 Кроме того, Уоллес и др. Сообщили, что распространенность подагры увеличилась на два случая на 1000 пациентов в течение 1990-х годов. из-за изменения образа жизни. 19
Типичное проявление подагры
Приступы подагры обычно связаны с провоцирующим событием. 6,20 Эти приступы состоят из сильной боли в нижних конечностях, причем 80% первых приступов связаны с моноартикулярным суставом; однако по прошествии длительного времени приступы подагры могут стать полиартикулярными. 6,20,21 Эта боль и воспаление являются результатом сильной воспалительной реакции. По оценкам некоторых авторов, от 50% до 90% начальных приступов происходит в первом плюснефаланговом суставе (подагра). 6,21-23 У женщин в постменопаузе могут поражаться дистальные межфаланговые суставы. 6 Атаки часто происходят ночью и связаны с обострением. 6,20 Острый подагрический артрит может сопровождаться субфебрильной температурой, ознобом и недомоганием. 6,21,23 У большинства пациентов наблюдается второй острый приступ подагры в течение 1 года после первого эпизода. 24 Начальные приступы острой подагры без лечения полностью проходят в течение 3–14 дней. 6,20,23
Существует четыре клинических стадии подагры. 23 При концентрации уратов в сыворотке более 6,8 мг / дл кристаллы уратов могут начать осаждаться. Следовательно, первая стадия подагры известна как бессимптомная гиперурикемия . В течение этого первого периода отложения уратов могут напрямую способствовать повреждению органов. После того, как вокруг сустава образовалось достаточное количество уратных отложений и какое-то травматическое событие вызовет выброс кристаллов в суставную щель, пациент перенесет острый приступ подагры и перейдет ко второй стадии, известной как острый подагрический артрит .На этой второй стадии присутствует острое воспаление сустава, вызванное кристаллизацией уратов и кристаллическим фагоцитозом. Этот эпизод известен как «вспышка», разрешается самостоятельно и может повториться. Интервал между приступами обострения подагры с устойчивыми кристаллами в суставах является третьей стадией и известен как межкритический период . Когда отложения кристаллов продолжают накапливаться, у пациентов развиваются хронически жесткие и опухшие суставы, что приводит к последней стадии — запущенной подагре , которая включает долгосрочные осложнения неконтролируемой гиперурикемии, характеризующиеся хроническим артритом и тофусами.Узловатая масса кристаллов мочевой кислоты описывается как тофус и обычно откладывается в различных мягких тканях тела при подагре. Эта запущенная стадия подагры встречается редко, поскольку ее можно избежать с помощью интервенционной терапии. 23
Диагностика
Диагноз подагры прост. Единственный способ точно установить диагноз — продемонстрировать кристаллы мочевой кислоты в синовиальной жидкости или тофусах. 7 При исследовании синовиальной жидкости под поляризационным микроскопом обнаруживаются кристаллы с отрицательным двойным лучепреломлением, что подтверждает диагноз подагры.Следует признать, что нормальный уровень мочевой кислоты наблюдается примерно в 50% случаев острых приступов подагры. 7
В обзореDalbeth and McQueen обобщены недавние достижения в области простой рентгенографии и расширенной визуализации при подагре, артропатии с кристаллами пирофосфата кальция и основной артропатии с кристаллами фосфата кальция. 24 Они предполагают, что ультразвуковое исследование с высоким разрешением может улучшить неинвазивную диагностику кристалл-индуцированных артропатий и позволить контролировать внутрисуставные тофусы.Они также определили, что компьютерная томография обеспечивает отличное определение тофусов и эрозии костей, а трехмерная компьютерная томография, оценивающая объем тофусов, является многообещающим критерием исхода при подагре. 24 Наконец, они заявляют, что магнитно-резонансная томография также является надежным методом оценки размера тофуса при подагре и играет важную роль в выявлении осложнений заболевания в клинической практике.
Лечение подагры
Ключевые элементы, необходимые для улучшения клинических результатов при ведении подагры, включают повышение уровня образования медицинских работников и пациентов, а также изучение новых средств, снижающих уровень уратов.Фармацевт, оказывающий помощь клиницистам в лечении подагры, является одним из самых ценных специалистов в области здравоохранения. Фармацевты понимают, что оптимальное лечение подагры требует как дополнительных нефармакологических, так и интервенционных фармакологических методов лечения ( ТАБЛИЦА 1 ). Практикующему фармацевту рекомендуется прочитать передовую статью Беккера и Чохана, в которой говорится, что успешное лечение подагры возможно при принятии 12 научно обоснованных рекомендаций Европейской лиги против ревматизма (EULAR) ( ТАБЛИЦА 2 ). 25,26 Лечение и профилактика обострения подагры, а также лечение гиперурикемии и подагры лучше всего могут оценить пациенты с помощью краткого рассказа и акцентироваться графически с помощью легко читаемых таблиц, к которым фармацевт может быстро получить доступ. когда возникает вопрос.
Схема лечения должна подбираться индивидуально для каждого пациента. Лечение подагры состоит из трех основных компонентов: терапия острого приступа, профилактика приступов подагры и лечение гиперурикемии. 8 При планировании лечения пациента с подагрой необходимо независимо учитывать несколько аспектов. Учитывая, что подагра является обратимым заболеванием отложений кристаллов уратов, основная цель — удалить кристаллы уратов из суставов и других структур. 27 Li-Yu et al. В ходе 10-летнего проспективного исследования определили, что уровни уратов в сыворотке должны быть снижены до уровня ниже 6,0 мг / дл, чтобы удалить кристаллы. 28
Фармакотерапия острых приступов подагры: Лекарства, используемые для лечения острого приступа подагры, включают нестероидные противовоспалительные препараты (НПВП), колхицин и кортикостероиды.Также может потребоваться их комбинация. Краткое описание фармакологических агентов, используемых для лечения острой подагры, приведено в ТАБЛИЦЕ 3 . 6-8,25-27 Эти препараты не влияют на уровень мочевой кислоты в сыворотке крови. Классическим противоядием от подагрического артрита является колхицин. Наиболее частым побочным эффектом, связанным с приемом колхицина, является диарея. 6 Однако даже низкие дозы колхицина могут быть связаны с серьезными побочными эффектами и токсичностью, такими как миопатия и миелосупрессия. 6,8,27 Мониторинг уровней тропонина в сыворотке крови во время острой передозировки колхицина может помочь избежать сосудистого коллапса. 29
В рекомендацияхуказано, что пероральные НПВП быстрого действия следует использовать во время острых приступов, если нет противопоказаний. 6-8,26 Поскольку не существует значительных клинических различий между НПВП, выбор препарата должен основываться на профиле побочного действия препарата, его стоимости и способности пациента придерживаться назначенного препарата. 6,8,25,27 Подавляющая терапия для предотвращения обострений обычно включает колхицин или НПВП. 8 Важным фактором при выборе терапевтических средств от острого приступа является наличие сопутствующих заболеваний. Наиболее распространенной терапией острой подагры на фоне острой или хронической почечной или печеночной недостаточности являются кортикостероиды. 8 Если НПВП и колхицин противопоказаны из-за сопутствующих заболеваний, внутрисуставная аспирация и инъекция кортикостероидов являются эффективным лечением острого приступа подагры после устранения возможности септического сустава. 6
Уратоснижающая терапия: Терапевтическая цель уратоснижающей терапии состоит в том, чтобы способствовать растворению кристаллов уратов и предотвратить их образование. 6,28 Кроме того, уратоснижающая терапия используется для предотвращения прогрессирования заболевания, уменьшения частоты острых приступов, а также для поддержания и улучшения качества жизни. Лечение хронической подагры направлено на снижение уровня уратов в сыворотке до менее 6,0 мг / дл, чтобы растворить существующие кристаллы и предотвратить образование новых. 8 Dore рекомендует лечить пациентов с избыточным продуцированием уратов аллопуринолом, так как этот препарат имеет то преимущество, что он эффективен как для лиц, продуцирующих слишком много уратов, так и для лиц с недостаточной экспрессией. 6 Пациентам с недостаточной экскрецией уратов, несмотря на почти нормальный уровень клиренса креатинина, следует назначать урикозурические препараты. Уратоснижающая терапия должна быть пожизненной. Если во время начала уратснижающей терапии возникает обострение, терапию не следует прекращать, поскольку это приведет к колебаниям уровня уратов. 30 Начало уратоснижающей терапии может мобилизовать отложения уратов, которые могут спровоцировать приступ из-за быстрого снижения уровня мочевой кислоты в сыворотке. 7 Предложена практика одновременного применения гастропротекторов, НПВП и профилактики колхицина с началом уратснижающей терапии. 7,25
Фармацевты могут быть огромным ресурсом, информируя клиницистов о потенциальных лекарственных взаимодействиях и побочных эффектах уратоснижающих агентов для достижения максимальных терапевтических результатов.Наконец, фармацевты должны помнить, что лечение бессимптомной гиперурикемии не рекомендуется. 7
С 1965 года одним из традиционных подходов к лечению подагры является лекарственный препарат аллопуринол, изомер гипоксантина. Аллопуринол является субстратом ксантиноксидазы. Продукт связывается настолько прочно, что теперь фермент не может окисляться в своем нормальном субстрате. Продукция мочевой кислоты снижается, а уровни ксантина и гипоксантина в крови повышаются. Они более растворимы, чем ураты, и с меньшей вероятностью откладываются в виде кристаллов в суставах.Дозу аллопуринола необходимо корректировать у пациентов с почечной недостаточностью. 6 Аллопуринол часто начинают с 100 мг в день, а суточная доза увеличивается с шагом 100 мг каждые 2–4 недели. 8,25,26 Обычный диапазон дозировок аллопуринола составляет от 200 до 300 мг / день для легкой подагры и от 400 до 600 мг / день для случаев умеренной и тяжелой подагры. До 5% пациентов не переносят аллопуринол из-за побочных эффектов, таких как сыпь, тошнота и угнетение костного мозга. 31 При появлении сильной сыпи фармацевт должен посоветовать прекратить прием аллопуринола.Аллопуринол имеет меньше лекарственных взаимодействий, чем урикозурические средства. 6 Несмотря на ограничения аллопуринола, он широко используется у большинства пациентов с подагрой и считается безопасным и эффективным. 27
Новые методы лечения: Урикозурика считается терапией второй линии для пациентов с непереносимостью аллопуринола. Из всех старых уратоснижающих препаратов пробенецид или сульфинпиразон могут использоваться у пациентов, рефрактерных к терапии аллопуринолом. 27 В США пробенецид является единственным доступным сильнодействующим урикозурическим средством. 8 Пробенецид наиболее эффективен у пациентов с легкой формой подагры и нормальной функцией почек. Его механизм действия — ингибирование переносчика мочевой кислоты (URAT1), участвующего в реабсорбции мочевой кислоты. 8 Урикозурическая терапия противопоказана пациентам с нефролитиазом в анамнезе и неэффективна у пациентов с клиренсом креатинина менее 50 мл / мин. Наконец, и лозартан, и фенофибрат обладают незначительными урикозурическими свойствами и могут быть полезны в качестве дополнительной терапии у пациентов с подагрой с сопутствующими заболеваниями артериальной гипертензии и гиперлипидемии. 6,32
Фебуксостат — новый мощный селективный ингибитор ксантиноксидазы, получивший одобрение FDA в феврале 2009 года для лечения гиперурикемии у пациентов с подагрой. 8,33,34 Этот агент не является аналогом пурина и имеет механизм, аналогичный аллопуринолу. Рекомендуемая начальная доза фебуксостата составляет 40 мг 1 раз в сутки. Пациентам, у которых уровень мочевой кислоты в сыворотке не ниже 6 мг / дл после 2 недель приема 40 мг, рекомендуется увеличить дозу до 80 мг. 34 Фебуксостат продемонстрировал более высокую эффективность, чем аллопуринол. 27,34 Он в первую очередь метаболизируется в печени и может быть альтернативным средством для пациентов с почечной недостаточностью. Профиль побочных эффектов фебуксостата включает повышение ферментов печени, сыпь, диарею и головную боль. 8 Производитель сообщил, что фебуксостат имеет более высокий риск сердечно-сосудистых тромбоэмболических событий по сравнению с аллопуринолом. 34 Наконец, фебуксостат противопоказан пациентам, принимающим азатиоприн, меркаптопурин или теофиллин. 34
Оксидаза мочевой кислоты, также известная как уриказа , представляет собой фермент, который катализирует превращение мочевой кислоты в аллантоин и присутствует у всех млекопитающих, кроме человека и высших приматов. 27 Существует интерес к использованию уриказы для снижения уровня мочевой кислоты в сыворотке крови. Расбуриказа, рекомбинантный продукт уриказы IV, показанный при синдроме лизиса опухоли, может успешно использоваться в необычно тяжелых случаях подагры. 35 Rasburicase имеет предупреждение в виде черного ящика для анафилаксии, гемолиза и метгемоглобина.Пеглотиказа (пегилированная рекомбинантная свиная уриказа) также продемонстрировала эффективность в снижении уровня уратов. 14,36 Добавление полиэтиленгликоля (ПЭГ) продлевает период полужизни уриказы и снижает антигенность. Внутривенное введение ПЭГ-уриказы было исследовано для потенциального лечения тяжелой точечной подагры у пациентов с гиперчувствительностью к аллопуринолу. 37
Фармацевты должны учитывать относительные противопоказания как к НПВП, так и к кортикостероидам в качестве симптоматической терапии.Поэтому внимание было направлено на недавние достижения в понимании подагрического воспаления и провоспалительной роли некоторых цитокинов в патофизиологии острой подагры. 25,38 Ранние небольшие клинические испытания определили, что интерлейкин-1B является наиболее заметным при острой подагре. Практика ингибирования интерлейкина-1 может быть эффективным и безопасным средством купирования симптомов острого подагрического артрита. 25
Заключение
Подагра представляет собой болезнь отложений кристаллов моногидрата урата натрия и моногидрата.Это было одно из первых заболеваний, получивших статус клинической сущности. Клинические фармацевты должны быть наделены знаниями, чтобы помочь врачам, выписывающим рецепты, чтобы добиться максимальных терапевтических результатов при лечении подагры. Для достижения этой цели был пересмотрен фундамент новых взглядов на патогенез гиперурикемии и подагры. Были предложены факторы риска, типичное проявление симптомов и ключевые диагностические параметры, чтобы фармацевты могли оценить подагру как серьезное заболевание.Обсуждались как нефармакологические методы, так и фармакологические методы лечения, чтобы можно было добиться большей приверженности пациента лечению посредством консультирования по лечению.
ССЫЛКИ
2. Лоуренс Р.К., Фелсон Д.Т., Хелмик К.Г. и др. Оценки распространенности артрита и других ревматических состояний в США.Часть II. Rheum артрита . 2008; 58: 26-35.
3. Уивер АЛ. Эпидемиология подагры. Клив Клин Дж. Мед . 2008; 75 (приложение 5): S9-S12.
4. Пиллинджер MH, Розенталь П., Абелес AM. Гиперурикемия и подагра . Bull NYU Hosp Jt Dis.
5. Нуки Г., Симкин П.А. Краткий анамнез подагры и гиперурикемии и их лечение. Arthritis Res Ther. 2006; 8 (приложение 1): S1.
6. Доре РК. Подагра: что хотят знать врачи первичной медико-санитарной помощи. Дж. Клин Ревматол .2008; 14 (приложение 5): S47-S54.
7. Уивер А.Л., Чех М.А., Кеннисон Р.Х. Как образование PCP может повлиять на лечение подагры: основы подагры. Дж. Клин Ревматол . 2008; 14 (доп.): S42-S46.
8. Мандель Д.А., Симкин П.А. Подагра: обновленная информация о патогенезе, диагностике и лечении. Новый продукт Develop Rheum Dis . 2007; 20-25. www.medpub.com/NDRDv4n3_ 2007; 65: 215-221.
9. Choi HK, Mount DB, Reginato AM. Патогенез подагры. Ann Intern Med. 2005; 143: 499-516.
10. Wyngaarden JB. Роль почки в патогенезе и лечении подагры. Arthritis Rheum. 1958; 1: 191-203.
11. Choi HK, Atkinson K, Karlson EW, et al. Ожирение, изменение веса, гипертония, использование диуретиков и риск подагры у мужчин: последующее исследование, проведенное специалистами в области здравоохранения. Arch Intern Med. 2005; 165: 742-748.
12. Choi HK, Atkinson K, Karlson EW, et al. Потребление алкоголя и риск возникновения подагры у мужчин: проспективное исследование. Ланцет. 2004; 363: 1277-1281.
13. Choi HK, Atkinson K, Karlson EW, et al. Продукты, богатые пуринами, потребление молочных продуктов и белков, а также риск подагры у мужчин. N Engl J Med. 2004; 350: 1093-1103.
14. Пиллинджер MH, Кинан RT. Обновленная информация о лечении гиперурикемии и подагры. Bull NYU Hosp Jt Dis. 2008; 66: 231-239.
15. Emmerson BT. Влияние пероральной фруктозы на выработку уратов. Энн Рум Дис . 1974; 33: 276-280.
16. Цой Дж. У., Форд Э. С., Гао Х, Чой Х. К..Безалкогольные напитки, подслащенные сахаром, диетические безалкогольные напитки и уровень мочевой кислоты в сыворотке: третье национальное исследование здоровья и питания. Rheum артрита . 2008; 59: 109-116.
17. Schlesinger N, Schumacher HR. Обновленная информация о подагре. Rheum артрита . 2002; 47: 563-565.
18. Рубенов Р. Подагра и гиперурикемия . Rheum Dis Clin North Am. 1990; 16: 539-550.
19. Уоллес К.Л., Ридель А.А., Джозеф-Ридж Н., Вортманн Р. Растущая распространенность подагры и гиперурикемии в течение 10 лет среди пожилых людей в популяции управляемой медицинской помощи. J Rheumatol. 2004; 31: 1582-1587.
20. Хокинс DW, Ран DW. Подагра и гиперурикемия. В: DiPiro JT, Talbert RL, Yee GC, et al, eds. Фармакотерапия: патофизиологический подход . 5-е изд. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2002: 1659-1664.
21. Беккер М.А., Джолли М. Клиническая подагра и патогенез гиперурикемии. В: Купман В.Дж., Морленд Л.В., ред. Артрит и сопутствующие заболевания . 15-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2005: 2303-2339.
22. Worthmann PL, Kelly WN. Подагра и гиперурикемия. В: Harris ED Jr, Budd RC, Genovese MC, et al, eds. Учебник ревматологии Келли . 7-е изд. Филадельфия, Пенсильвания: WB Saunders Company; 2005: 1402-1429.
23. Mandell BF. Клинические проявления гиперурикемии и подагры. Cleve Clin J Med. 2008; 75 (приложение 5): S5-S8.
24. Далбет Н., Маккуин FM. Использование изображений для оценки подагры и других нарушений отложения кристаллов. Curr Opin Rheumatol. 2009; 21: 124-131.
25. Беккер М.А., Чохан С. Теперь мы можем сделать лечение подагры более успешным. Curr Opin Rheumatol. 2008; 20: 167-172.
26. Чжан В., Доэрти М., Бардин Т. и др. Рекомендации EULAR при подагре, основанные на фактических данных. Часть II: Менеджмент. Отчет рабочей группы Постоянного комитета EULAR по международным клиническим исследованиям, включая терапию (ESCISIT). Ann Rheum Dis. , 2006; 65: 1312-1324.
27. Паскуаль Э., Сивера Ф. Терапевтические достижения при подагре. Curr Opin Rheumatol. 2007; 19: 122-127.
28. Li-Yu J, Clayburne G, Sieck M, et al. Лечение хронической подагры. Можем ли мы определить, когда запасы уратов истощены достаточно, чтобы предотвратить приступы подагры? J Rheumatol. 2001; 28: 577-580.
29. van Heyningen C, Watson ID. Тропонин для прогнозирования сердечно-сосудистого коллапса при острой передозировке колхицином. Emerg Med J. 2005; 22: 599-600.
30. Schumacher HR Jr, Chen LX. Практическое лечение подагры. Cleve Clin J Med. 2008; 75 (дополнение 5): S22-S25.
31. Шлезингер Н. Ведение острого и хронического подагрического артрита: современное состояние. Наркотики. 2004; 64: 2399-2416.
32. Eggebeen AT. Подагра: обновление. Ам Фам Врач . 2007; 76: 801-808.
33. Becker MA, Schumacher HR, Wortmann RL, et al. Фебуксостат по сравнению с аллопуринолом у пациентов с гиперурикемией и подагрой. N Engl J Med. 2005; 353: 2450-2461.
34. Улорик (фебуксостат)-вкладыш. Дирфилд, Иллинойс: Takeda Pharmaceuticals North America; Февраль 2009 г.www.uloric.com. Доступ 13 апреля 2009 г.
35. Фогт Б. Уратоксидаза (расбуриказа) для лечения тяжелой точечной подагры. Циферблатная трансплантация нефрола. 2005; 20: 431-433.
36. Биггерс К., Шейнфельд Н. Пеглотиказа, полиэтиленгликоль-конъюгат уриказы для потенциального внутривенного лечения подагры. Curr Opin Investigations Drugs. 2008; 9: 422-442.
37. Теркельтауб Р., Бушинский Д.А., Беккер М.А. Последние достижения в нашем понимании почечной основы гиперурикемии и разработка новых антигиперурикемических терапевтических средств. Arthritis Res Ther. 2006; 8 (приложение 1): S4.
38. Мартинон Ф., Петрилли В., мэр А. и др. Связанные с подагрой кристаллы мочевой кислоты активируют воспаление NALP3. Природа. 2006; 440: 237-241.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Диагностика и лечение подагры
ДЖОЕЛ Р. ПИТТМАН, ФАРМ. D., и МАЙКЛ Х. БРОСС, доктор медицины, Медицинский центр Университета Миссисипи, Джексон, Миссисипи
Am Fam Physician., 1 апреля 1999; 59 (7): 1799-1806.
Доступна более свежая статья о подагре.
См. Соответствующий информационный бюллетень для пациентов по подагре, написанный авторами этой статьи.
Подагра — это заболевание, возникающее в результате отложения кристаллов уратов, вызванного перепроизводством или недостаточной экскрецией мочевой кислоты. Заболевание часто, но не всегда, связано с повышенным уровнем мочевой кислоты в сыворотке крови. Клинические проявления включают острый и хронический артрит, тофусы, интерстициальную болезнь почек и мочекислый нефролитиаз.Диагноз основывается на обнаружении кристаллов мочевой кислоты в суставах, тканях или биологических жидкостях. Цели лечения включают прекращение острого приступа, предотвращение повторных приступов и предотвращение осложнений, связанных с отложением кристаллов уратов в тканях. Основой лечения остается фармакологическое лечение. Острые приступы можно купировать с помощью нестероидных противовоспалительных средств, колхицина или внутрисуставных инъекций кортикостероидов. Пробенецид, сульфинпиразон и аллопуринол можно использовать для предотвращения повторных приступов.Ожирение, употребление алкоголя, некоторые продукты и лекарства могут способствовать гиперурикемии. Эти потенциально усугубляющие факторы следует выявить и изменить.
Подагра — это заболевание, возникающее в результате отложения кристаллов мононатриевого урата в синовиальной жидкости и других тканях или образования камней мочевой кислоты в почках. Хотя распространенность подагры у мужчин и женщин одинакова, у мужчин в шесть раз больше шансов иметь концентрацию мочевой кислоты в сыворотке выше 7 мг на дл (420 мкмоль на л).Подагра обычно возникает в среднем возрасте и редко встречается в возрасте до 30 лет. У женщин приступы подагрического артрита перед менопаузой возникают редко.1
Патогенез
Гиперурикемия определяется как концентрация мочевой кислоты в сыворотке выше 7 мг на дл (420 мкмоль на л). Эта концентрация также является пределом растворимости мононатрия урата в плазме. При уровнях 8 мг на дл (480 мкмоль на л) или выше урат натрия с большей вероятностью выпадет в осадок в тканях. При pH 7 более 90 процентов мочевой кислоты существует в виде урата натрия.
Мочевая кислота, конечный продукт пуринового обмена, является отходом, не имеющим физиологической роли. Людям не хватает уриказы — фермента, расщепляющего мочевую кислоту на более водорастворимый продукт (аллантоин), предотвращая накопление мочевой кислоты. Повышенная концентрация мочевой кислоты в сыворотке является результатом либо перепроизводства, либо недостаточной экскреции мочевой кислоты. У 90 процентов пациентов подагра вызвана недостаточной экскрецией мочевой кислоты.2
Хотя гиперурикемия является фактором риска развития подагры, точная взаимосвязь между гиперурикемией и острой подагрой неясна.Острый подагрический артрит может возникать при нормальной концентрации мочевой кислоты в сыворотке крови. И наоборот, у многих людей с гиперурикемией никогда не бывает приступа подагрического артрита3.
Гиперурикемия может иметь множество причин. Уровни мочевой кислоты в сыворотке повышаются при любом заболевании, которое приводит к пролиферации клеток или чрезмерному обмену нуклеопротеидов. Гиперурикемия также может возникать при снижении функции почек и при генетических заболеваниях, которые увеличивают выработку или ограничивают выведение мочевой кислоты (Таблица 1).4 Некоторые лекарства повышают концентрацию мочевой кислоты в сыворотке крови за счет изменения отфильтрованной нагрузки мочевой кислоты или одного из процессов канальцевого транспорта.
Просмотреть / распечатать таблицу
ТАБЛИЦА 1Классификация гиперурикемии
Избыточное производство уратов | |
Первичная идиопатическая гиперурикемия | |
-фосфорсодержащий | |
Гемолитические процессы | |
Лимфопролиферативное заболевание | |
Миелопролиферативное заболевание | |
Рабдомиолиз | |
Физические упражнения | |
Алкоголь | |
Ожирение 90 011 | |
Диета, богатая пурином | |
Снижение выведения мочевой кислоты | |
Первичная идиопатическая гиперурикемия | |
| 14 904 | |
| 14 904 Почечная недостаточность | |
Несахарный диабет | |
Гипертония | |
Ацидоз | |
Лактикоацидоз | |
Голодный кетоз | |
Бериллиоз | |
Саркоидоз | |
Свинцовая интоксикация | |
| 9000 9000 0438 | |
Гипотиреоз | |
Токсемия беременности | |
Синдром Барттера | |
Прием лекарств | |
Диуретики | |
Спирт | |
Леводопа-карбидопа (синемет) | |
Никотиновая кислота (ниацин; Nicolar) | |
Циклоспорин (Sandimmune) | |
Комбинированный механизм | |
Глюкозо-6-фосфатдегидрогеназная недостаточность | |
Алкоголь | |
Шок | |
Классификация гиперурикемии
Гиперурикемия
Гиперурикемия связана с гипертриглицеридемией и сахарным диабетом, 5 и может быть фактором риска развития коронарной болезни.6 Подагра и ревматоидный артрит, по-видимому, не связаны. 7,8 ПЕРЕРАБОТКА МОЧНОЙ КИСЛОТЫПурины, которые позже метаболизируются до мочевой кислоты, вступают в общий метаболический путь, по которому вырабатывается либо нуклеиновая кислота, либо мочевая кислота. Считается, что нормальная выработка мочевой кислоты составляет 600 мг в день у мужчин с нормальной функцией почек, соблюдающих диету без пуринов. Избыточное производство мочевой кислоты может происходить из-за нарушения ферментов, регулирующих метаболизм пуринов. Были задокументированы два таких отклонения.Повышение активности фосфорибозилпирофосфатсинтетазы приводит к усилению синтеза мочевой кислоты. Дефицит гипоксантин-гуанинфосфорибозилтрансферазы также увеличивает уровень мочевой кислоты в сыворотке.9 Практический подход заключается в проведении суточного определения мочевой кислоты без ограничений в питании. Пациент, соблюдающий обычную диету, который выделяет более 800 мг мочевой кислоты за 24 часа, считается чрезмерно продуцируемым.4 НЕИЗБЕЖНОЕ ВЫКЛЮЧЕНИЕ МОЧНОЙ КИСЛОТЫОколо двух третей-трех четвертей всей мочевой кислоты, производимой ежедневно, выводится почками.Желудочно-кишечный тракт устраняет остальные от одной трети до одной четверти. В нормальных условиях мочевая кислота фильтруется в клубочках почек, реабсорбируется в проксимальных канальцах и секретируется дистально. Тубулярная секреция почти полностью отвечает за выведение мочевой кислоты. Приблизительно у 98% пациентов с первичной гиперурикемией и подагрой почечная терапия мочевой кислотой неэффективна.Однако могут возникать и полиартрические приступы. Более 75 процентов острых приступов подагры поражают сустав нижней конечности, особенно первый плюснефаланговый сустав. Подагра, острый приступ подагры на большом пальце ноги, составляет более 50% всех острых приступов (рис. 1). Приблизительно от 85 до 90 процентов пациентов с подагрой на каком-то этапе болезни испытывают подагру.10 Пациенты с повторяющимися приступами подагры имеют более длительную продолжительность заболевания и с большей вероятностью страдают полиартритом.Поражение суставов при полиартрических атаках имеет восходящий асимметричный характер. Помимо большого пальца ноги, поражаются и другие области, включая подъемы стопы, пятки, лодыжки, колени, пальцы, запястья и локти. Просмотр / печать Рисунок РИСУНОК 1. Подагра: моноартикулярный артрит первого плюснефалангового сустава. РИСУНОК 1. Подагра: моноартикулярный артрит первого плюснефалангового сустава. ОСТРЫЙ ПОРОГНЫЙ АРТРИТПриступы острого подагрического артрита могут возникать без провокации или они могут быть спровоцированы рядом состояний, повышающих уровень мочевой кислоты (Таблица 1) .4 Модифицируемые факторы риска приступов подагры включают употребление алкоголя, ожирение, гипертонию воздействие свинца на рабочем месте и в окружающей среде.11 Любое резкое изменение концентрации мочевой кислоты в сыворотке крови может спровоцировать острый приступ подагрического артрита. Колебания концентрации кислоты в сыворотке крови могут возникать у людей, соблюдающих голодание, употребляющих чрезмерное количество алкоголя или принимающих большое количество белков и продуктов, богатых пуринами (например,г., бекон, лосось, сладкое, морской гребешок, индейка). Основная жалоба, связанная с острым приступом подагры, — мучительная боль, сопровождающаяся признаками воспаления, включая отек, эритему, тепло и болезненность. Вместе с воспалением может возникнуть субфебрильная температура. Острые приступы обычно достигают пика в течение одного-двух дней после появления симптомов. Приступы без лечения могут длиться от семи до 10 дней. Приступы обычно начинаются в ночное время, при этом сначала отмечается умеренная боль в суставе.Боль постоянно усиливается и имеет продолжительный гнойный характер. Суставы большого пальца стопы и других частей нижней конечности, как правило, поражаются в первую очередь. Эти суставы часто подвергаются атакам из-за более низкой температуры тела и пониженной растворимости мононатриевого урата. Травма нижней конечности также может привести к приступу. Травма, вызванная тяжелыми суставами в результате повседневной деятельности, вызывает синовиальный выпот в дневное время. Ночью вода реабсорбируется из суставных щелей, оставляя перенасыщенную концентрацию урата натрия. Боль и воспаление возникают, когда кристаллы мочевой кислоты активируют гуморальные и клеточные воспалительные процессы.12 Поскольку острый приступ начинается внезапно, опухоль, эритема и болезненность в суставе могут быть ошибочно приняты за септический артрит или целлюлит.13 ИНТЕРВАЛЬНАЯ ПОДАГАИнтервальная или межкритическая подагра — это состояние, которое возникает после того, как острый приступ разрешился и у пациента исчезли симптомы. На этом этапе врач обычно решает, начинать ли профилактическую гиперурикемическую терапию.Как правило, следует лечить пациентов с гиперурикемией и рецидивирующими приступами, хронической подагрой, тофусами, подагрическим артритом или нефролитиазом. Некоторые исследователи утверждают, что первый приступ острого подагрического артрита является основанием для начала лечения гиперурикемии. Другие утверждают, что первый приступ легко лечится, и рекомендуют воздерживаться от профилактической терапии до тех пор, пока не возникнут новые приступы. 14,15 ТОФАЦЕВАЯ ПОГАГАТофи представляют собой узелковые массы кристаллов мононатрия урата, откладывающиеся в мягких тканях тела.Они являются поздним осложнением гиперурикемии. В редких случаях тофусы могут развиться без предшествующего острого подагрического артрита.16 Наиболее частыми местами отложения уратов являются основание большого пальца стопы, а также пальцы, запястье, кисть, локтевая сумка и ахиллово сухожилие (рисунки 2 и 3). Тофусы возникают в среднем примерно через 12 лет после первоначального приступа (зарегистрированный диапазон: от трех до 42 лет после начальных симптомов) .2 Осложнения тофусов включают боль, повреждение и деформацию мягких тканей, деструкцию суставов и синдромы сдавления нервов, такие как синдром запястного канала. . Просмотр / печать Рисунок РИСУНОК 2. Хроническая тофагеальная подагра с подкожными тофусами, вызывающими костную деформацию рук пациента на Рисунке 1. РИСУНОК 2. Хроническая подагра с подкожными тофами, вызывающими костную деформацию рук пациента на рисунке 1. Просмотр / печать Рисунок РИСУНОК 3. Хроническая подагра с подкожными тофами, вызывающая костную деформацию колени. РИСУНОК 3. Хроническая точечная подагра с подкожными тофусами, вызывающими костную деформацию колен. ПОЧЕЧНЫЕ ПРОЯВЛЕНИЯТри почечных осложнения подагры — это нефролитиаз, острая и хроническая подагрическая нефропатия. Почечнокаменная болезнь встречается примерно у 10-25 процентов пациентов с первичной подагрой.17 Растворимость кристаллов мочевой кислоты увеличивается по мере того, как pH мочи становится более щелочным. Кислая моча, насыщенная кристаллами мочевой кислоты, может вызвать спонтанное камнеобразование.Могут развиваться и другие типы камней, потому что мочевая кислота может выступать в качестве очага для оксалатных или фосфатных камней кальция. Острая подагрическая нефропатия обычно возникает в результате массового обмена злокачественных клеток, возникающего при лечении миелопролиферативных или лимфопролиферативных заболеваний. Блокировка оттока мочи, вызванная осаждением мочевой кислоты в собирательных протоках и мочеточниках, может привести к острой почечной недостаточности. Длительное отложение кристаллов в паренхиме почек может вызвать хроническую уратную нефропатию.Образование микротофов вызывает гигантоклеточную воспалительную реакцию. Это приводит к протеинурии и неспособности почки концентрировать мочу.2 Диагностическая оценкаПоскольку пациенты с подагрой обычно имеют гипертонию и нарушение функции почек, необходимо обследование почечной и сердечно-сосудистой систем. Базовые лабораторные тесты должны включать в себя полный подсчет клеток крови, анализ мочи, креатинин сыворотки, азот мочевины крови и мочевую кислоту в сыворотке. Рентгенография не очень полезна при диагностике начальных приступов острого подагрического артрита. Рентгенологические находки обычно неспецифичны и включают припухлость мягких тканей вокруг сустава. Костные аномалии указывают на наличие хронической подагры. Как правило, подагру необходимо не лечить или лечить неадекватно в течение примерно 12 лет, прежде чем на рентгенограммах будут видны хронический артрит и эрозии костей. Классические рентгенологические признаки подагры включают тофусы, выступающий край коры и «выбитую» эрозию кости со склеротическими границами18 (Рисунок 4).Минерализация в норме, суставные щели сохранены. Распространение включает ступни, лодыжки, колени, руки и локти. Просмотр / печать Рисунок РИСУНОК 4. Рентгенограмма, показывающая резко «выбитые» костные дефекты дистального отдела лучевой кости и проксимальной фаланги среднего пальца. РИСУНОК 4. Рентгенограмма, показывающая резко «выбитые» костные дефекты дистального отдела лучевой кости и проксимального отдела фаланги среднего пальца. Магнитно-резонансная томография (МРТ) обычно не используется при оценке подагры. В редких случаях подагрический тофус может имитировать инфекционный или неопластический процесс. В этом случае необходима оценка МРТ. Точечная подагра должна рассматриваться, когда новообразование демонстрирует неоднородно низкую или среднюю интенсивность сигнала, особенно если соседняя кость демонстрирует эрозивные изменения или поражены другие суставы19 Диагноз подагры подтверждается наличием полиморфно-ядерных лейкоцитов и внутриклеточных кристаллов мононатрий урата в синовиальная жидкость аспирирована из воспаленного сустава (рис. 5).Кристаллы мононатрия урата, наблюдаемые с помощью микроскопии в поляризованном свете, имеют игольчатую форму и обладают отрицательным двойным лучепреломлением (рис. 6). Исследование аспирированной суставной жидкости также может исключить другие заболевания, имитирующие подагру, такие как септический артрит и псевдоподагра. Иногда у пациентов с подагрой могут отсутствовать кристаллы мочевой кислоты в аспирате синовиальной жидкости. Однако повторная аспирация через пять часов или один день показывает кристаллы в синовиальной жидкости у большинства этих пациентов.20,21 Просмотр / печать Рисунок РИСУНОК 5. Кристаллы одноатомного урата натрия из тофуса, наблюдаемые с помощью микроскопии в поляризованном свете. РИСУНОК 5. Кристаллы одноатомного урата натрия из тофуса, наблюдаемые с помощью микроскопии в поляризованном свете. Просмотр / печать Рисунок РИСУНОК 6. Внутриклеточный кристалл мононатрия урата из синовиальной жидкости, наблюдаемый с помощью микроскопии в поляризованном свете. РИСУНОК 6. Внутриклеточный кристалл мононатрия урата из синовиальной жидкости, наблюдаемый с помощью микроскопии в поляризованном свете. ЛечениеКонцентрация мочевой кислоты в сыворотке может быть снижена нефармакологической терапией. Полезные изменения в питании и образе жизни включают снижение веса, уменьшение употребления алкоголя, уменьшение потребления продуктов с высоким содержанием пуринов и контроль гиперлипидемии и гипертонии. Однако, если они используются сами по себе, эти меры, вероятно, не снизят уровень мочевой кислоты в сыворотке до нормального, что является целью лечения для предотвращения острых приступов подагры. Симптоматическая гиперурикемия обычно требует приема лекарств. ОСТРЫЙ ПОГРИТНЫЙ АРТРИТВ настоящее время для лечения острых приступов подагрического артрита доступны три метода лечения: нестероидные противовоспалительные препараты (НПВП), колхицин и кортикостероиды. НПВП. Эти препараты быстрого действия в настоящее время являются наиболее популярным средством лечения острых приступов подагры. Индометацин (индоцин) обычно является препаратом выбора, но можно использовать и другие НПВП (таблица 2). В одном исследовании сообщалось о достижении облегчения боли у пациентов, обратившихся в отделение неотложной помощи с острым подагрическим артритом, которые лечились внутримышечной инъекцией 60 мг кеторолака (торадола).22 Просмотреть / распечатать таблицу ТАБЛИЦА 2Лечение подагры выбранными нестероидными противовоспалительными препаратами *
Лечение подагры с выбранными противовоспалительными препаратами *
Все НПВП могут иметь серьезные побочные эффекты со стороны желудочно-кишечного тракта изъязвление.Поэтому эти препараты следует применять с осторожностью у пациентов с язвенной болезнью в анамнезе, застойной сердечной недостаточностью или хронической почечной недостаточностью. Следует проявлять осторожность при назначении НПВП пациентам с аллергией на аспирин, астмой или полипами носа. Колхицин. Это средство является эффективной альтернативой НПВП при лечении острого подагрического артрита. Колхицин наиболее эффективен, когда его вводят в первые 12–36 часов после приступа. Он, по-видимому, оказывает свое действие, подавляя фагоцитоз мочевой кислоты и блокируя высвобождение хемотаксического фактора.Колхицин обладает противовоспалительным действием, но не обладает обезболивающим действием. Колхицин можно вводить перорально или парентерально. При пероральном приеме первоначально принимают две таблетки по 0,5 или 0,6 мг. Затем по одной таблетке принимают каждый час до исчезновения симптомов со стороны суставов, развития побочных эффектов со стороны желудочно-кишечного тракта (тошнота, рвота и диарея) или всего 5-7 мг. Колхицин можно вводить внутривенно в дозах 1 мг (не более 4 мг в день), если пероральный путь недоступен или необходимо избегать побочных эффектов со стороны желудочно-кишечного тракта.Внутривенное введение связано с повышенным риском токсических побочных эффектов, включая подавление костного мозга и повреждение почечных или печеночных клеток. Кортикостероиды. Монартрическая подагра хорошо реагирует на кортикостероиды, вводимые внутрисуставными инъекциями. Системные кортикостероиды (например, преднизон [дельтазон] в дозировке от 20 до 30 мг в день) используются только тогда, когда НПВП и колхицин неэффективны или противопоказаны. ПРЕДОТВРАЩЕНИЕ РЕАКТИВНЫХ АТАКГиперурикемическую терапию следует начинать у пациентов с частыми приступами подагры, тофусной или уратной нефропатией.Низкие дозировки НПВП или колхицина эффективны для предотвращения острых приступов подагры. Гиперурикемическую лекарственную терапию не следует начинать до тех пор, пока не закончится острый приступ подагрического артрита, из-за риска повышенной мобилизации запасов мочевой кислоты. Разумная цель — снизить концентрацию мочевой кислоты в сыворотке до менее 6 мг на дл (360 мкмоль на л). Урикозурические препараты. Эти агенты снижают уровень мочевой кислоты в сыворотке крови за счет увеличения почечной экскреции. Пробенецид (Бенемид) и сульфинпиразон (Антуран) используются у пациентов, которые считаются недовыводящими мочевую кислоту.Урикозурические препараты не следует назначать пациентам с диурезом менее 1 мл в минуту, клиренсом креатинина менее 50 мл в минуту (0,84 мл в секунду) или с наличием в анамнезе почечных камней. Физиологическое снижение функции почек, которое происходит с возрастом, часто ограничивает использование урикозурических средств. Пробенецид в дозировке от 1 до 2 г в день обеспечивает удовлетворительный контроль у 60-85 процентов пациентов.23 Важно отметить, что препарат также блокирует канальцевую секрецию других органических кислот.Это может привести к повышению концентрации в плазме пенициллинов, цефалоспоринов, сульфаниламидов и индометацина. Сульфинпиразон — это урикозурический агент, родственный фенилбутазону. Поскольку он может действовать как антитромбоцитарный препарат, его следует с осторожностью применять у пациентов, принимающих антикоагулянты или имеющих проблемы с кровотечением. Сульфинпиразон также может вызывать проблемы с желудочно-кишечным трактом. Таким образом, следует соблюдать осторожность при назначении этого препарата пациентам с язвенной болезнью. Аллопуринол.Как ингибитор ксантиноксидазы аллопуринол (цилоприм) ухудшает превращение гипоксантина в ксантин и превращение ксантина в мочевую кислоту. Эффект от препарата зависит от дозировки. Сообщалось, что аллопуринол в дозировке 300 мг в день снижает концентрацию уратов в сыворотке до менее 7 мг на дл (420 мкмоль на л) у 70 процентов пациентов.24 Аллопуринол является препаратом выбора у пациентов с тяжелой формой тофагии. отложений и у пациентов с нарушением функции почек в анамнезе (клиренс креатинина менее 50 мл в минуту [0.84 мл в секунду]), нефропатии мочевой кислоты или нефролитиаза. Препарат также является предпочтительным в качестве средства предварительной обработки для защиты от нефропатии мочевой кислоты у пациентов с лимфопролиферативными или миелопролиферативными расстройствами. Побочные эффекты аллопуринола включают кожную сыпь (например, синдром Стивенса-Джонсона и токсический эпидермальный некролиз), лейкопению и желудочно-кишечные расстройства. Начало терапии аллопуринолом также может спровоцировать острый приступ подагры. Дозировку аллопуринола следует корректировать у пациентов с почечной недостаточностью. Симптомы и диагностика подагры | Центр артрита Джонса ХопкинсаАртрит / острый приступ подагрыПодагра — это форма артрита, поэтому она вызывает боль и дискомфорт в суставах. Типичный приступ подагры характеризуется внезапным появлением сильной боли, отека, тепла и покраснения сустава. Клиническая картина острого подагрического артрита не является тонкой с очень небольшим количеством имитаторов, кроме бактериальной инфекции. Сустав, который чаще всего поражается при подагре, — это первый плюснефаланговый сустав (большой палец стопы), который называется подагрой.Любой сустав может быть вовлечен в приступ подагры (а их может быть несколько), причем наиболее частыми участками являются ступни, лодыжки, колени и локти. Острый приступ подагры обычно достигает своего пика через 12-24 часа после начала, а затем медленно начинает исчезать даже без лечения. Полное восстановление после приступа подагры (без лечения) занимает примерно 7-14 дней. Точное и красочное описание приступа подагры было элегантно написано в 1683 году доктором Томасом Сиденхэмом, который сам страдал от подагры: Пострадавший ложится спать и спит здоровым.Около 2 часов ночи его просыпает сильная боль в большом пальце ноги; реже в пятке, щиколотке или на подъеме. Эта боль похожа на боль при вывихе, и тем не менее кажется, что части тела обливаются холодной водой. Затем следует озноб, дрожь и небольшая температура. Боль, которая вначале умеренная, становится более интенсивной. С его интенсивностью усиливается озноб и дрожь. Через некоторое время он достигает полной высоты, приспосабливаясь к костям и связкам предплюсны и плюсны.Теперь это сильное растяжение и разрыв связок — то грызущая боль, то давление и сжатие. Между тем, пораженная часть ощущается настолько тонко и живо, что она не выдерживает ни веса постельного белья, ни банки человека, идущего по комнате. Хроническая тофлейная подаграУ некоторых пациентов возникают только острые приступы подагры, которые могут быть ограничены 1-2 раза в год (или даже 1-2 раза в течение жизни). Однако для некоторых пациентов подагра может быть хронической рецидивирующей проблемой с множественными тяжелыми приступами, которые возникают с короткими интервалами и без полного исчезновения воспаления между приступами.Эта форма подагры, называемая хронической подагрой, может вызывать значительное разрушение и деформацию суставов, и ее можно спутать с другими формами хронического воспалительного артрита, такими как ревматоидный артрит. Часто присутствуют тофусы мочевой кислоты (твердые отложения мочевой кислоты под кожей), которые способствуют разрушению костей и хрящей. Tophi являются диагностическим средством для хронической точечной подагры. Тофусы можно найти вокруг суставов, в сумке локтевого отростка или на ушной раковине. При лечении тофусы могут раствориться и со временем полностью исчезнут. Тофусы у спирали уха. Обильные тофосные отложения, окружающие суставы.Бессимптомная гиперурикемияВажно понимать, что, хотя почти все пациенты с подагрой имеют гиперурикемию (высокий уровень мочевой кислоты в крови) … все пациенты с гиперурикемией не страдают подагрой. Хотя у большинства пациентов уровень мочевой кислоты в крови повышен в течение многих лет до первого приступа подагры, в настоящее время нет рекомендаций по лечению в этот период из-за отсутствия клинических признаков или симптомов подагры.Это называется бессимптомной гиперурикемией. Риск приступа подагры увеличивается с повышением уровня мочевой кислоты, но у многих пациентов будут приступы с «нормальным» уровнем мочевой кислоты, а у некоторых никогда не будет приступа, несмотря на очень высокий уровень мочевой кислоты. Диагностика подагрыДиагноз подагры может быть поставлен на основании документального подтверждения наличия кристаллов мочевой кислоты в синовиальной жидкости или из кровяного отложения. При остром приступе подагры аспирация суставной жидкости (с помощью иглы для извлечения жидкости из опухшего сустава) и исследование жидкости в поляризованном свете могут дать окончательный диагностический результат в виде игольчатых кристаллов мочевой кислоты с отрицательным двулучепреломлением. (желтый при параллельности оси поляризации).Внутриклеточные кристаллы внутри нейтрофила характерны во время острого приступа. Поскольку клинические признаки острой подагры и септического сустава (бактериальная инфекция) могут быть очень похожими, артроцентез важен для исключения инфекции путем отправки суставной жидкости на посев в этих обстоятельствах. Важно отметить, что подагра и инфекция могут сосуществовать в одном суставе (они не исключают друг друга), и следует рассмотреть возможность отправки совместной жидкости на посев даже у пациента с установленной историей подагры, если они подвержены риску инфицирования. . Tophi можно аспирировать или выделить и исследовать тофлейный материал под поляризационной микроскопией, а также для подтверждения диагноза хронической тофагеозной подагры. Концентрации мочевой кислоты в сыворотке могут служить подтверждением диагноза подагры, но само по себе наличие гиперурикемии или нормальные концентрации мочевой кислоты не подтверждают и не исключают диагноз подагры, поскольку часто уровни мочевой кислоты могут быть нормальными во время острого приступа подагры. мочевой кислоты | Лабораторные тесты онлайнИсточники, использованные в текущем обзоре 2017 обзор, выполненный Brooke M. Whitaker, MS, MLS (ASCP). (2014). Диагностика подагры. Общество по обучению подагре и мочевой кислоте. Доступно в Интернете по адресу http://gouteducation.org/medical-professionals/diagnosing-gout/. Дата обращения 30.04.17. Khanna, D et. al. Руководство Американского колледжа ревматологии по лечению подагры, 2012 г. Часть 1: Систематические нефармакологические и фармакологические терапевтические подходы к гиперурикемии. Уход и исследования артрита , Vol. 64, № 10, октябрь 2012 г., стр. 1431–1446. DOI 10.1002 / acr.21772. Доступно в Интернете по адресу http: // www.rheumatology.org/Portals/0/Files/ACR%20Guidelines%20for%20Management%20of%20Gout_Part%201.pdf. Доступно 30.04.17. Маршалл, У. и Дэй, А. (© 2017). Клиническая химия 8-е издание: Elsevier. Стр. 263-274. Kasper DL, Braunwald E, Fauci AS, Hauser SL, Longo DL, Jameson JL eds, Harrison’s Principles of Internal Medicine , 19e Edition, McGraw Hill, New York, NY. Главы 395 и 431. Доступно через Access Medicine 30.04.17. Источники, использованные в предыдущих обзорах Лабораторные тесты и диагностические процедуры с диагнозами медсестер (4-е издание), Corbett, JV.Стэмфорд, штат Коннектикут: Appleton & Lang, 1996. Стр. 105-109. Руководство по лабораторным и диагностическим тестам (шестое издание), Фрэнсис Фишбах, редактор. Филадельфия: Липпинкотт Уильямс и Уилкинс, 2000; Стр. 396-397. Надер Рифаи, PhD. Отделение лабораторной медицины, Детская больница, Бостон, Массачусетс. НИАМС. Факты о подагре. (Отредактировано в марте 2007 г.). Доступно в Интернете по адресу http://www.niams.nih.gov/Health_Info/Gout/gout_ff.asp. По состоянию на июнь 2010 г. Медицинская энциклопедия MedlinePlus. Мочевая кислота — кровь. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003476.htm. По состоянию на июнь 2010 г. Медицинская энциклопедия MedlinePlus. Мочевая кислота — моча. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003616.htm. По состоянию на июнь 2010 г. Пагана К., Пагана Т. Руководство Мосби по диагностическим и лабораторным исследованиям. 3-е издание, Сент-Луис: Мосби Эльзевьер; 2006, стр. 530. Пагана К., Пагана Т. Руководство Мосби по диагностическим и лабораторным испытаниям . 4-е издание, Сент-Луис: Мосби Эльзевьер; 2010 Стр. 536, 998. Ву, А. (© 2006). Клиническое руководство по лабораторным исследованиям Титца , 4-е издание: Saunders Elsevier, Сент-Луис, Миссури. С. 1098-1101. MayoClinic.com. Высокий уровень мочевой кислоты. (Последнее обновление 13 сентября 2008 г.). Доступно в Интернете по адресу http://www.mayoclinic.com/health/high-uric-acid-level/MY00160. По состоянию на 25 июня 2010 г. Общество по обучению подагре и мочевой кислоте.Мочевая кислота. Доступно в Интернете по адресу http://gouteducation.org/patient/about-gout/uric-acid/. По состоянию на 25 июня 2010 г. Справочник по диагностическим и лабораторным испытаниям Мосби , 3-е издание. Пагана и Пагана. 1997. Стр. 842-845. (август 2002 г.) Динсер Х., Динсер А., Левинсон Д. Бессимптомная гиперурикемия: лечить или не лечить. Медицинский журнал Кливлендской клиники , вып. 69, нет. 8. С. 594-608. Доступно в Интернете по адресу http://www.ccjm.org/content/69/8/594.full.pdf+html.По состоянию на октябрь 2010 г. Американский колледж ревматологии. Руководство Американского колледжа ревматологии по лечению подагры, 2012 г. Доступно в Интернете по адресу http://www.rheumatology.org/practice/clinical/guidelines/gout.asp. По состоянию на ноябрь 2012 г. Уолш, Н. ACR публикует рекомендации по подагре. MedPage сегодня. Доступно в Интернете по адресу http://www.medpagetoday.com/Rheumatology/GeneralRheumatology/35033. По состоянию на ноябрь 2012 г. KidsHealth. Анализ крови: мочевая кислота. Доступно в Интернете по адресу http: // kidshealth.org / parent / system / medical / test_uric.html. По состоянию на июнь 2013 г. MayClinic.com. Повышенный уровень мочевой кислоты: причины. Доступно в Интернете по адресу http://www.mayoclinic.com/health/high-uric-acid-level/MY00160/DSECTION=causes. По состоянию на июнь 2013 г. Медицинская энциклопедия MedlinePlus. Мочевая кислота — кровь. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003476.htm. По состоянию на июнь 2013 г. Медицинская энциклопедия MedlinePlus. Мочевая кислота — моча. Доступно в Интернете по адресу http: // www.nlm.nih.gov/medlineplus/ency/article/003616.htm. По состоянию на июнь 2013 г. Мочевая кислота: как высокое, так и низкое содержание опасныКак высокие, так и низкие уровни мочевой кислоты связаны с повышенным риском смерти, показывая U-образную связь между уровнем мочевой кислоты в сыворотке и смертностью от всех причин, сердечно-сосудистых заболеваний и рака, сообщили корейские исследователи. Например, у мужчин коэффициент риска смертности от всех причин среди лиц с самым высоким уровнем мочевой кислоты составлял 2.39 (95% ДИ 1,57–3,66) по сравнению с эталонной категорией (категория мочевой кислоты с самой низкой смертностью), в то время как отношение рисков для людей с самым низким уровнем составляло 1,58 (95% ДИ 1,18–2,10), согласно Сынхо. Рю, доктор медицинских наук, Медицинский факультет Университета Сонгюнкван в Сеуле, и его коллеги. Аналогичным образом, у женщин отношение рисков для смертности от всех причин составляло 3,77 (95% ДИ 1,17–12,17) в самой высокой категории мочевой кислоты и 1,80 (95% ДИ 1,10–2,93) в самой низкой категории, сообщили исследователи в . Артрит и ревматология . Повышенный уровень мочевой кислоты был четко связан с подагрой и камнями в почках, а эпидемиологические исследования показали, что он также может способствовать гипертонии, сердечно-сосудистым заболеваниям, метаболическому синдрому и заболеваниям почек. Однако мочевая кислота также является антиоксидантом, и низкие уровни могут привести к окислительному стрессу и дисфункции эндотелия, что может предрасполагать к таким заболеваниям, как гипертония и диабет. Предыдущие исследования, направленные на поиск связи между уровнем мочевой кислоты и различными причинами смерти, дали противоречивые результаты и в основном были сосредоточены на эффектах высоких уровней. Таким образом, чтобы оценить потенциальную взаимосвязь между полным диапазоном уровней мочевой кислоты и смертностью от всех причин, сердечно-сосудистых заболеваний и рака, группа Рю проанализировала результаты исследования здоровья Кангбук Самсунг, которое включало 375 163 человека, включенных в исследование в период с 2002 по 2012 год. Полные истории болезни были получены от всех участников, включая прием лекарств, курение и употребление алкоголя, упражнения, артериальное давление, индекс массы тела и уровни холестерина и глюкозы в сыворотке.Свидетельства о смерти были получены от Статистического управления Кореи. Поскольку уровни мочевой кислоты у мужчин и женщин различаются, они были разделены на восемь групп каждая. Для мужчин самая низкая категория мочевой кислоты составляла от 3,5 до 4,4 мг / дл, а самая высокая — 9,5 мг / дл или выше. Для женщин самый низкий показатель составлял от 2,5 до 3,4 мг / дл, а самый высокий — 8,5 или более. Контрольные категории составляли от 6,5 до 7,4 мг / дл для мужчин и от 3,5 до 4,4 мг / дл для женщин. Среди мужчин с самым высоким уровнем смертности от сердечно-сосудистых и онкологических заболеваний коэффициент риска составлял 3.76 (95% ДИ 1,54–9,20) и 2,67 (95% ДИ 1,47–4,87), соответственно, в то время как среди женщин с наивысшими уровнями коэффициент риска смертности от сердечно-сосудистых заболеваний составил 11,44 (95% ДИ 2,74–47,68). Среди мужчин с самыми низкими уровнями отношения рисков смертности от сердечно-сосудистых заболеваний и рака составляли 1,50 (95% ДИ 0,62–3,64) и 1,38 (95% ДИ 0,91–2,11), ни один из которых не был значимым. Для женщин с самым низким уровнем смертности от сердечно-сосудистых заболеваний и рака соотношение рисков составляло 3,96 (95% ДИ 1,37–11,47) и 1.58 (95% ДИ 0,76–3,29), причем последнее не имеет значения. В многомерных моделях U-образная связь между уровнем мочевой кислоты и смертностью от всех причин имела точки перегиба примерно на уровне 7 мг / дл для мужчин и 4 мг / дл для женщин. Анализ подгрупп показал, что связь между уровнем мочевой кислоты и смертностью не связана с алкоголем или курением, физическими упражнениями, индексом массы тела или сопутствующими заболеваниями, включая диабет и хроническое заболевание почек. Исследование выявило повышенный риск смерти от всех причин при низком уровне мочевой кислоты как для мужчин, так и для женщин, а также повышенный риск смертности от рака у мужчин и смертности от сердечно-сосудистых заболеваний у женщин.«Предполагается, что люди с гипоурикемией имеют повышенный риск атеросклеротических заболеваний из-за снижения антиоксидантного потенциала», — отметили исследователи. Кроме того, «индукция пролиферации раковых клеток наблюдалась в условиях низкого содержания мочевой кислоты за счет продукции активных форм кислорода на мышиной модели». Что касается механизмов, лежащих в основе гиперурикемии и смертности, замешаны оксидативный стресс и инфламмасома. «Гиперурикемия может активировать инфламмасому NLRP3 и индуцировать выработку интерлейкина-1Β», что, в свою очередь, приводит к воспалительному каскаду. «Внутриклеточная гиперурикемия также вызывает воспалительный стресс из-за образования активных форм кислорода / активных форм азота и активации циклооксигеназы 2», — пояснили они. Ограничения исследования включали отсутствие информации о диете и лекарствах, снижающих уровень уратов, и зависимость от единственного измерения уровня мочевой кислоты, а также включение в него только относительно молодого азиатского населения. Раскрытие информации Исследование было поддержано Национальным исследовательским фондом Кореи, Министерством образования и Министерством здравоохранения и социального обеспечения. Авторы не разглашали информацию. Заболеваний и состояний ПодаграЛечение острых приступов Одним из препаратов для лечения активных приступов подагры является колхицин. Это лекарство может быть эффективным, если дать ему начало приступа. Однако колхицин может вызывать тошноту, рвоту, диарею и другие побочные эффекты.При использовании низких доз побочные эффекты могут быть менее частыми. Пациенты с заболеваниями почек или печени или принимающие лекарства, которые взаимодействуют (мешают) колхицину, должны принимать более низкие дозы или использовать другие лекарства. Колхицин также играет важную роль в предотвращении приступов подагры (см. Ниже). Нестероидные противовоспалительные препараты, обычно называемые НПВП, представляют собой аспириноподобные препараты, которые могут уменьшить воспаление и боль в суставах и других тканях. НПВП, такие как индометацин (индоцин) и напроксен (напросин), стали выбором для лечения наиболее острых приступов подагры.Нет никаких доказательств того, что какой-либо один НПВП лучше других. Высокие дозы НПВП короткого действия дают самое быстрое облегчение симптомов. Эти лекарства могут вызвать расстройство желудка, язвы или диарею, но они хорошо переносятся большинством людей при краткосрочном применении. Некоторые люди не могут принимать НПВП из-за таких заболеваний, как язвенная болезнь, нарушение функции почек или использование антикоагулянтов. В информационном бюллетене по НПВП перечислены типы пациентов, которые не могут принимать НПВП. У пациентов с хронической недолеченной подагрой в отложениях мочевой кислоты (называемых тофами) могут быть обнаружены кристаллы, которые могут повреждать суставы и могут появляться под кожей.Кортикостероиды, такие как преднизон, метилпреднизолон и триамцинолон, являются полезными вариантами для пациентов, которые не могут принимать НПВП. Эти лекарства, вводимые перорально (внутрь) или путем инъекции (инъекции) в мышцу, могут быть очень эффективными при лечении приступов подагры. Если поражен только один или два сустава, ваш врач может ввести кортикостероид прямо в ваш сустав. Медицинские работники могут назначить короткий курс лечения анакинрой (кинерет), биологическим препаратом, хотя этот препарат не одобрен FDA для лечения подагры.Хотя этот препарат от ревматоидного артрита не одобрен Управлением по контролю за продуктами и лекарствами (FDA) для лечения подагры, он может быстро облегчить симптомы подагры у некоторых пациентов. Некоторые домашние средства могут помочь облегчить боль при подагре и уменьшить обострения. Продукты из вишни, такие как цельная вишня или несладкий вишневый сок, могут уменьшить приступы подагры. Стакан обезжиренного молока в день также может помочь со временем снизить уровень мочевой кислоты. Во время приступа дать отдых пораженному суставу и приложить к этому месту пакеты со льдом или холодные компрессы (ткань, смоченную в ледяной воде и отжатую). Лечение для удаления избытка мочевой кислоты Пациентам, у которых наблюдаются повторные приступы подагры, аномально высокий уровень мочевой кислоты в крови, тофусы или камни в почках, следует настоятельно рекомендовать лекарства для снижения уровня мочевой кислоты в крови. Эти лекарства не помогают при болезненных обострениях острой подагры, поэтому большинству пациентов следует начинать их принимать после того, как острые приступы утихнут. Чаще всего для нормализации уровня мочевой кислоты в крови используется аллопуринол (лопурин, цилоприм).Блокирует выработку мочевой кислоты. Фебуксостат (улорик), новый препарат, также блокирует мочевую кислоту. Пробенецид (Бенемид) и Лесинурад (Зурампик) помогают почкам выводить мочевую кислоту. Эти методы лечения должны принимать только пациенты с хорошей функцией почек, у которых не наблюдается избыточного производства мочевой кислоты. Пеглотиказа (Krystexxa) вводится путем инъекции и расщепляет мочевую кислоту. Этот препарат предназначен для пациентов, которые не реагируют на другие виды лечения или не переносят их. Новые препараты для снижения уровня мочевой кислоты и лечения воспаления подагры находятся в стадии разработки. Обострения подагры часто возникают, когда вы впервые начинаете принимать лекарства, снижающие уровень мочевой кислоты в крови. Пациенты могут помочь предотвратить обострения при начале приема этих лекарств, также используя низкие дозы колхицина или НПВП. Часто врачи советуют пациентам продолжать принимать колхицин в низкой профилактической дозе вместе с лекарством, снижающим уровень мочевой кислоты, в течение как минимум шести месяцев. Если вы принимаете препарат, снижающий уровень мочевой кислоты, врач должен постепенно повышать дозу и постоянно проверять уровень мочевой кислоты в крови.Как только уровень мочевой кислоты упадет ниже 6 мг / дл (нормальный), кристаллы будут растворяться, и можно предотвратить новые отложения кристаллов. Вероятно, вам придется оставаться на этом лекарстве в течение длительного времени, чтобы предотвратить приступы подагры. То, что хорошо для одного человека, может не работать и для другого. Поэтому решения о том, когда начинать лечение и какие лекарства использовать, должны приниматься индивидуально для каждого пациента. Выбор лечения зависит от функции почек, других проблем со здоровьем, личных предпочтений и других факторов. То, что вы едите, может повысить уровень мочевой кислоты. Ограничьте количество напитков с высоким содержанием фруктозы, таких как газированные напитки, не связанные с диетой. Избыток алкоголя, особенно пива, может вызвать подагру. Сократите употребление алкоголя. Ограничьте употребление продуктов, богатых пуринами, соединениями, которые расщепляются на мочевую кислоту. Эти соединения богаты мясом и некоторыми видами морепродуктов. Новое исследование показало, что пурины в овощах безопасны. Нежирные молочные продукты могут помочь снизить уровень мочевой кислоты. Практически во всех случаях подагру можно успешно вылечить и постепенно прекратить приступы.Лечение также может уменьшить количество и размер тофусов (отложений кристаллов мочевой кислоты). Анализы на подагру — Американский почечный фонд (AKF)Если вы подозреваете, что у вас подагра, важно пройти обследование и поставить диагноз у врача, чтобы вы могли получить необходимое лечение. Тесты на подагру: Тест синовиальной жидкостиСиновиальная жидкость — это жидкость, содержащаяся в суставах вашего тела. Этот тест проверяет, есть ли у вас кристаллы уратов в суставной жидкости, что может означать, что у вас подагра.Это считается наиболее точным тестом для диагностики подагры. Анализ синовиальной жидкости занимает всего несколько минут. Сначала вам могут сделать анестезию, лекарство, чтобы обезболить пораженный участок, сделав укол с помощью небольшой иглы. Как только область онемения, ваш врач или медсестра введут иглу большего размера в пораженный сустав и возьмут образец жидкости. Если вам сделали анестезию, вы не должны чувствовать сильной боли. Анализ крови на мочевую кислотуАнализ крови может проверить уровень мочевой кислоты в крови.Высокий уровень мочевой кислоты может означать, что у вас подагра.
Анализы крови на мочевую кислоту не следует использовать отдельно при диагностике подагры. Это связано с тем, что некоторые люди с высоким содержанием мочевой кислоты никогда не заболеют подагрой, а некоторые люди с низким содержанием мочевой кислоты действительно болеют подагрой.Врачи используют результаты других анализов вместе с тестом на мочевую кислоту, чтобы подтвердить, есть ли у вас подагра. Анализ мочи на мочевую кислотуАнализ мочи позволяет проверить уровень мочевой кислоты в организме. Высокий уровень мочевой кислоты может означать, что у вас подагра. Образец мочи следует брать в течение 24 часов.
Как и анализ крови на мочевую кислоту, анализ мочи на мочевую кислоту не может использоваться отдельно при диагностике подагры.Вместо этого врачи используют результаты других тестов вместе с тестом на мочевую кислоту, чтобы подтвердить, есть ли у вас подагра. Рентген суставаВаш врач может сделать рентгеновский снимок вашего сустава, чтобы убедиться, что ваша боль в суставах не вызвана травмой или чем-то другим, кроме подагры. Если у вас хроническая подагра, ваш врач может порекомендовать сделать рентген суставов, чтобы проверить, есть ли у вас какие-либо повреждения суставов, вызванные подагрой. УЗИУльтразвуковой аппарат использует звуковые волны для создания изображений мышц и суставов внутри вашего тела.Ваш врач может использовать ультразвук для поиска кристаллов уратов или тофусов в суставах. Двухэнергетическая компьютерная томография (DECT)DECT-сканирование использует два типа рентгеновских лучей для получения снимков внутренней части вашего тела. DECT-сканирование может найти кристаллы уратов, чего не могут другие тесты. Этот тест полезен, когда другие тесты не могут точно сказать, есть ли у вас подагра. . | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||




 Обнаружение в ней кристаллов мочевой кислоты является специфичным для подагры.
Обнаружение в ней кристаллов мочевой кислоты является специфичным для подагры.